ALTE DOCUMENTE |
DIAGNOSZTIKA: MŰSZERES VIZSGÁLATOK
A műszeres diagnosztika a klinikai vizsgálat folytatásaként elengedhetetlen az IVB pontos diagnózisához. A CEAP osztályozási rendszer etiológiai (E), anatómiai (A) és fiziopatológiai (P) részletei, biztonsággal csak ezen segédeszközök alkalmazásával állapíthatók meg. Mind a családorvosnak, mind a vénás betegségekkel foglalkozó szakorvosnak ("flebológus"- ma ilyen szak kevés európai országban létezik) ismernie kell ezen módszerek helyét, szerepét, javallatait és korlátjait a vénás diagnosztikában, a fölösleges és költséges vizsgálatok hiábavaló igénylését elkerülendő. Másfelől viszont, ismerni kell azokat az állapotokat ahol a korrekt ellátáshoz elengedhetetlen ezen módszerek egyikének-másikának az igénylése. Ha mérlegre tennénk e két utóbbi állítást, azt mondhatnánk, hogy inkább fölöslegesen kérjünk egy vizsgálatot, mintsem elmulasszuk ezt megtenni ott, ahol egyértelműen szükség lenne rá. A másik fontos tudnivaló az, hogy a vénás rendszer műszeres diagnosztikája sokkal nehezebb, mint például az artériás rendszeré. Sokkal inkább vizsgáló-függő, több tapasztalatot igényel és ezért gyakori a hibaforrás. Nincs annál károsabb a diagnosztika folyamatában, mint egy rosszul elvégzett vagy kiértékelt vizsgálati lelet. Ennél sokkal jobb egy helyesen elvégzett klinikai próba önmagában. A helytelen diagnózist rossz terápiás stratégia követi. Ez természetesen fordítva is igaz.
Kórélettani szemszögből az IVB a vénás okklúzió, reflux vagy mindkettő következménye. Ez érintheti a felületes, mély, perforáns rendszereket, vagy ezek kombinációját. A műszeres vizsgálatok választ adnak arra, hogy egy "flebopátiás" panaszokkal jelentkező egyénnél van-e egyáltalán idült vénás bántalom, ha pedig ez klinikailag evidensen jelen van, a fentebb említett rendszerek melyike érintett elsődlegesen (etiológia !), a kórélettani folyamatok közül melyik dominál (reflux, okklúzió, mindkettő), milyen súlyosságú (reflux, obstrukció kvantifikáció), van-e muszkulo-szkeletális bántalom miatt társuló izom-izületi pumpa elégtelenség és mi a hemodinamikai következménye a kombinált kóros folyamatoknak (refluxnak és/vagy okklúziónak és/vagy izompumpa elégtelenségnek). Az elsődleges és legfontosabb feladat az etiológia megállapítása. Az anatómiai és kórélettani részletek tisztázása főleg műtét tervezése esetén döntő. Egyébként prognosztizálásra, követésre és kutatásokra használatos.
Ez a fejezet az egyes módszerek elméleti hátterét kevésbé, inkább a gyakorlati alkalmazásokat taglalja részletesebben. Az elméleti részletekben való elmélyedésre alkalmasabbak az erre hivatott szakkönyvek, amelyek viszont kevéssé érintik az itt leírt gyakorlati tanácsokat. Egy sor egyszerűbb, költségkímélőbb módszer létezik, amelyek szükség esetén kiegészíthetők a bonyolultabbakkal. Ezeket különböző szintekre fogjuk majd osztani bonyolultságuk, költségeik és elvégezhetőségük alapján. A módszerek döntő hányada nem invazív, káros mellékhatásoktól mentes, gyakran ismételhető. Az invazív flebográfia indikációs köre beszűkült.
I. Ultrahang diagnosztika
Az ultraszonográfia forradalmasította a flebológiát. Ha az olvasó figyelmesen végighalad az egész könyvön mindenhol talál erre utalást. Jóllehet sok országban döntően radiológusok végzik, véleményünk szerint a gyakorló klinikus kezében a módszer még megbízhatóbb. Ma már ultrahang-kompetenciát mindenki megszerezhet, úgyhogy nincs gyakorlati akadálya a módszer egyre szélesebb körű elterjedésének. Az egyedüli, ami határt szabhat, az a műszerek magas ára. Mint látni fogjuk léteznek olcsóbb, kézi Doppler készülékek is, amelyek tájékozódásra családorvosi szinten is elegendők.
Manapság a vénás betegségek műszeres vizsgálata döntően ultrahang diagnosztikával történik. Nem invazív, nem okoz jatrogén károsodást, olcsóbb, mint a flebográfia. Majdnem minden esetben elegendő az etiológia megállapításához és a terápiás stratégia felállításához.
A Doppler effektus egy bizonyos frekvenciával kibocsátott hullám frekvenciájának megváltozását jelenti, ha azt egy mozgó részecske visszaveri. Ez a frekvencia módosulás attól függ, többek között, hogy a forrás és a v 21421n1323v isszaverő partikulum között milyen szög áll fenn, illetve milyen sebességgel mozog maga a partikulum. A Doppler effektus az ultrahangokra is érvényes. Ultrahang alatt értendők a 16 000 Hz (16 KHz) feletti, az emberi fül által nem hallható (csak a denevérek, delfinek képesek erre) mechanikai rezgések. Az orvosi diagnosztikában 2-20 MHz (2-20 millió Hz) közötti frekvenciákat használunk, melyet a készülékek "feje", transzduktora ("szonda") bocsát ki. Ha a fej által kibocsátott ultrahang mozgó vérrel (abban mozgó partikulumokkal, sejtes elemekkel) találkozik, a visszavert hullám frekvenciáját az alábbi képlet alapján fogja megváltoztatni:
ΔF 2F0 x Vxcosθ/C
- ΔF ═ a kibocsátott és visszavert frekvencia közötti különbség (Doppler eltolódás, shift), ami pozitív, ha a véroszlop a fej irányába mozog, illetve negatív, ha attól távolodik.
- F0 ═ a kibocsátott ultrahang frekvencia
- V ═ a keringő vörösvértestek sebessége
- cosθ ═ a vérér tengelye és a vizsgáló fej által bezárt szög koszinusza. Cos 90 ═ 0
- C ═ az ultrahang terjedési sebessége a környező szövetben.
Ez az egyenlet megmagyarázza, hogy ha a vizsgáló fej merőleges az érre, nem kapunk jelet (a frekvencia eltolódás ugyanis zéró a cos 90 miatt). Ellenkezőleg, ha a fej párhuzamos az érrel, a jel maximális lesz (cos 0 ═ 1). Gyakorlatban a 60-fokos szög alá törekszünk. Ha ugyanakkor a keringő vér sebessége nagyobb, a frekvencia eltolódás értéke arányosan nagyobb lesz (ezért is nehezebb értékelni az alcsonyabb sebességű vénás keringést). Egy állandó szög mellett tehát, a készülék által generált jel analóg lesz a vér sebességének változásaival. A különböző műszerek a létrejött frekvencia eltolódást átalakítják hallható jellé (az egyszerűbb, kézi Dopplerek) valamint az áramlási sebesség-változással analóg, kirajzolt görbévé (a direkcionális kézi Dopplerek, valamint a bonyolultabb Duplex készülékek) (38. ábra, melléklet). Minél magasabb a keringő vér sebessége, annál magasabb tonalitású a hallható jel. Minél alacsonyabb frekvenciájú egy fej, annál inkább használható mélyebb területek vizsgálatára (a szövetek kevésbé nyelik el az alacsonyabb frekvenciájú rezgéseket), a magasabb frekvenciájú transzduktorok (7-10 MHz) a felületes erek szintjén alkalmasak. Mivel az ultrahang a levegőben rosszabbul terjed, a vizsgáló fej és a bőr közé kontakt-gélt helyezünk.
Működési alapelv, javallatok, korlátok
A transzkután CW Doppler készülékek (portábilis, "zseb"-"pockett" Dopplerek) feje 2 piezoelektromos kristályt tartalmaz. Az egyik folyamatosan kibocsátja (elektromos áram indukálta rezgés hatására), a másik folyamatosan felfogja a mozgó vörösvértestekről visszavert ultrahangokat. A készülék feldolgozza a frekvencia eltolódást és azt hallható jel formájában a vizsgáló elemezheti. Újabb és valamivel drágább készülékek (direkcionális készülékek, mivel az áramlás irányát is le tudjuk olvasni a görbéről) a frekvencia eltolódást a véráramlás sebességgörbéjével analóg módon, grafikon formájában ábrázolják és számítógéphez is csatlakoztathatók (38. ábra, melléklet). Cserélhető, különböző frekvenciájú (4, 8, 10 mHz) fejjel rendelkeznek.
A készülék relatíve olcsó, hozzáférhető, a módszer könnyebben megtanulható. Első vonalbeli, a szűrésre családorvosi szinten is használható készülék. Hátránya, hogy "vakon", az anatómiai struktúrák vizualizálása nélkül a diagnózis szenzitivitása és specificitása nem túl nagy. Ez főleg a mélyvénás trombózisra vagy a poszt-trombózisra valamint a preoperatív varix térképezésre érvényes. A vizsgáló-fej irányában, a detektálható mélységig előforduló összes véna (esetleg artéria) szummációs jelét adja, anélkül, hogy tudnánk teljes biztonsággal a pontos anatómiai megfelelést. Például a fossa poplitea szintjén tapasztalt reflux származhat a vena popliteából, a VSP proximális részéből, vagy a vena gastrocnemiusból egyaránt. A sapheo-femorális szájadék szintjén, vagy varixos ágakon, viszont a reflux meghatározására haszonnal alkalmazható, anélkül azonban, hogy a reflux pontos eredését teljes biztonsággal meg lehessen állapítani. Ugyanakkor az egyidejűleg feltételezett súlyos artériás deficit kizárására kitűnő. Foglaljuk össze, amit a módszer aránylag biztonsággal meg tud határozni:
- a nagy, proximális mélyvénás törzsek szintjén (v.femoralis communis, v. poplitea) a vénás keringés respiratorikus fázicitását (lásd 4. fejezet, élettani rész). Ha ezeken a szinteken nincs jel, vagy a jel folyamatos, magasabb sebességű (és tonalitású), akkor mélyvénás trombózis gyanítható (a duplex elvégzése ilyenkor kötelező).
- a reflux jelenlétét a sapheno-femorális vagy sapheno-poplitea junkciók feltételezett szintjén (inguinális régió Valsalva manőverre, fossa poplitea disztális dekompresszióra-lásd alább), anélkül, hogy annak pontos anatómiai eredését biztonsággal lokalizálná. A refluxot kórosnak tekintik, ha időtartama meghaladja a 0,5-1 secundumot.
- az ág varixok refluxát, a saphena területek disztális szakaszain.
- az esetleges társuló artériás betegség kizárását (artériás nyomás mérés, Doppler index meghatározás)
Nem "látja" azonban a fal-szerkezetét, a pontos anatómiai viszonyokat (anatómiai variáns, duplikációk, stb.), régi, rekanalizált trombusokat, a VSP terminális beömlési szakaszát, a vénák kaliberét, a billentyűket, megbízhatatlan a perforánsok diagnosztikájában stb. A csak klinikailag és CW Dopplerrel kivizsgált betegek eredményeit összehasonlítva a duplex vizsgálat eredményeivel az esetek 29%-ban találtak jelentős eltéréseket. A csak CW Dopplerre alapozó műtétek esetében 24%-ban nem volt megfelelő a műtéti technika a pontatlan diagnózis miatt .
Ha a CW Doppler vizsgálatot kombináljuk különböző klinikai próbákkal (kopogtatási, köhögtetési, Trendelemburg, Perthes próbákkal) szenzitivitásuk és specificitásuk 70-90%-ra is megnőhet, elsősorban a VSM területén. A VSP beömlése széles anatómiai variánsokat mutat. Ezért, ha saphena parva varikozitás felmerül duplex vizsgálat javasolt. Ugyanígy a perforáns elégtelenség gyanúja esetén, a duplex a biztos módszer.
Összefoglalva, a CW Doppler alkalmas szűrésre és önmagában a C0, C1, esetleg C2 stádiumok vizsgálatára. Ha műtétet, scleroterápiát tervezünk mindenképpen ajánlott a duplex elvégzése is.
A vizsgálat gyakorlati menete
A vénás Doppler hang alacsony tonalitású (szélzúgáshoz hasonlít), a mélyvénákban szinkron a légzéssel (belégzésben lecsökken, kilégzésben felerősödik), ami a beteg alkatától is függ ( kifejezettebb a döntően hasi légzésű, hiperszténiás alkatúaknál). A kóros refluxot a különböző helyeken provokációs manőverek segítségével hallhatjuk. Ha a vénában nincs áramlás, nem hallható fölötte jel. Magasabb tonalitás, vagy a légzési fázicitás hiánya vénás sztenózist, kollaterális jelet vagy proximális okklúziót valószínűsít. A beteg különösebb előkészítést nem igényel. A mélyvénákat fekve (háton a v. femoralisokat, hasra fekve, a térdet enyhén behajlítva a vena poplitea-t), a felületes vénákat állva vizsgáljuk. A vénás keringés és reflux provokálására különböző provokációs teszteket alkalmazunk: Valsalva manővert a vena femoralisok és a VSM szájadékának valamint a proximálisabb mélyvénák átjárhatóságának a hozzávetőleges vizsgálatára; a vizsgáló fejtől disztálisan található izomcsoportok összenyomását (disztális kompresszió-ilyenkor a vénás hang felerősödik, augmentálódik, azt jelezve, hogy a fej és a kompresszió pontja közötti mélyvéna szegmens valószínűleg átjárható, ha nem, akkor az augmentáció elmarad, vagy kisebb mértékű) és az ezt követő gyors felengedését (disztális dekompresszió- ilyenkor az áramlás megszűnik, ez azt jelzi hogy a vizsgáló fej szintjén, vagy attól proximálisabban található billentyűk kompetensek, ha nem, akkor reflux hangot fogunk észlelni) (16., 17. ábrák):
dd- dk+
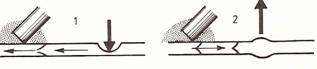
16. ábra: Fiziológiás CW Doppler provokációs próba: disztális kompressziókor augmentáció (dk+), disztális dekompressziókor csend (dd-)
dk+ dd+
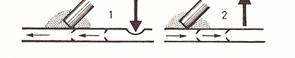
17. ábra: Billentyű elégtelenség és reflux: a lábszár disztális dekompressziójakor (felengedésekor) reflux hang hallható (dd+)
Néha a proximális kompresszió is használatos a reflux vizsgálatra. A fontosabb testhelyzeteket, vizsgálati pontokat és manővereket az alábbiakban soroljuk sorrendbe:
- Vena femoralis communis: (39. ábra, melléklet)
- a beteg hátán fekszik, az artéria pulzusától mediálisan elhelyezett Doppler fej
- a VFC áramlásának azonosítása: fázikus áramlás: inspirium, expirium
- Valsalva manőver
- a VSM feltételezett beömlési helyének enyhe lenyomása vagy gumigyűrűs lekötése, főleg ha refluxot hallottunk Valsalva manőverre (ha a reflux ezután megszűnik, valószínű a VSM osztiális billentyűjéből származik, ha nem, akkor a vena femorális communisból ered feltehetően-ilyenkor duplex javasolt)
- disztális kompresszió és dekompresszió (comb, lábszár)
- Vena poplitea: (40. ábra, melléklet)
- a beteg hason fekszik, esteleg felállva is ha refluxot vizsgálunk
- a lábszár enyhén (30 fokban) flektálva, gyakorlatilag a beteg lábujjaira támaszkodva, vagy egy segédeszköz által enyhén megemelve (ha lábát teljesen kifeszíti, elnyomhatja a vena popliteát)
- alatta (előtte) található artériás pulzatilis hang azonosítása
- a felületes vénák enyhe kompressziója a szondával (ha túl erősen komprimálunk, elnyomjuk a mélyvénát is)
- fázikus vénás alapáramlás azonosítása, amely néha csak disztális kompresszió után hallható
- disztális kompresszió-dekompresszió, esetleg állva is. Ha reflux van a VSP-t enyhe nyomással (valaki segítségével, vagy a vizsgáló fejjel) leszorítjuk. Ha a reflux tovább is jelen lesz disztális dekompressziókor, valószínűleg a vena popliteából ered.
- Sapheno-femorális (VSM) junkció (41. ábra, melléklet)
- álló helyzetben, a comb lazán, enyhén kifele rotált ("pihenj" állás)
- a sapheno-femorális junkció feltételezett helyének megkeresése (ebben segít az artériás pulzustól mediálisan elhelyezkedő vena femoralis communis azonosítása)
- Valsalva manőver: osztiális billentyű elégtelenségének vizsgálatára
- disztális kompresszió-dekompresszió, eközben lefele haladunk a törzs feltételezett felfutása mentén (vagyis ahol vénás hangot hallunk a disztális kompressziókor)
- Sapheno-poplitea (VSP) junkció (42. ábra, melléklet)
- anatómiai variánsok miatt a módszer önmagában megbízhatatlan
- a beteg háttal áll a vizsgálónak, a térdizület enyhén flektálva
- disztális kompresszió-dekompresszió disztáltól proximál irányba haladva, majd fordítva
- A vena tibialis posteriorok, distális, boka mögötti szakasza
- a beteg hátán fekszik
- a belboka mögött lokalizáljuk az artéria tibialis posteriort. Ennek szomszédságában, főleg a lábhát összeszorításakor augmentálódik a véna hang. Proximális kompresszióval (a lábikra összenyomásával) kiváltott áramlás refluxot jelez.
- Bármely varixos ág vizsgálható disztális kompresszióval, vagy proximális kopogtatással.
Működési alapelvek, összetevők
A Duplex ultrahang technika kombinálja a "B" (bright-fényes) mód ultraszonográfiát a pulzatilis Doppler módszerrel. Lássuk külön-külön miről is van szó.
A B-mód ultraszonográfia (echográfia) az anatómiai struktúrák két dimenziós, szürke skálán történő direkt vizualizálására alkalmas. A készülék feje tartalmaz egy ultrahangot kibocsátó forrást és a különböző mélységekről származó, visszavert (echo) ultrahangokat felfogó rendszert. A kibocsátott ultrahang nyalábok terjedése és visszaverődése az útjában található szövetek, határfelületek és szervek denzitásától, keménységétől, akusztikus tulajdonságaitól függ. Két különböző visszaverődési (akusztikus) tulajdonsággal bíró közeg közötti felületet határfelületnek nevezzük. A különböző mélységekben található, különböző akusztikus tulajdonságú közegek echói más és más sorrendben fognak visszaérkezni. Csak egy felületre döntően merőleges nyalábok visszaverődését tudja a fej felfogni (pont ellentétesen, mint a Doppler effektusnál tapasztaltuk, lényeges viszont, hogy ezek statikus, nem mozgó struktúrák). A felületekre ferdén eső nyalábok jó része nem receptálódik (a visszavert jel gyengül). Ugyancsak gyengíti az echo jeleket az egyre mélyebben levő szövetek által elnyelt (abszorbció) hullámok. Ez magyarázza azt, hogy miért alkalmas az alacsonyabb frekvenciájú fej a mélyebb erek ábrázolására, ugyanis minél alacsonyabb a frekvencia, annál kevésbé nyelik el a szövetek. A különböző időben különböző mélységekből érkező echókat a gép elektromos jellé alakítja és egy képernyő szürke skálájának fényes pontjaiként (pixelek) ábrázolja. Ezek összességéből a szerv két dimenziós, fekete-fehér anatómiai struktúrája ábrázolódik. A felületes és mély végtagi erek ábrázolására általában ún. lineáris fejet használunk, melynek frekvenciája 5-10 MHz között változik. A hasi erek vizualizálása nehezebb, az itt található szervek és bélkacsok miatt, erre az ún. hasi, szektoriális (konvex) fejek alkalmasak, melyek frekvenciája 2-3,5 MHz.
A pulzatilis Doppler abban különbözik döntően a folyamatos hullámú Dopplertől, hogy itt az ultrahang emisszió nem folyamatos, hanem pulzatilis, kvantumokban (csomagokban) történik, a secundum tört része alatt (1 századmásodpercig). A többi időintervallumban (99 századmásodpercig) a fej csak receptál. Ily módon el tudja különíteni a különböző időben, különböző mélységekről (távolságokról) jövő hullámokat, más szóval alkalmas egy bizonyos mélységű érről szelektív információt szolgáltatni. Természetesen a Doppler eltolódás változásának görbéjét (analóg a sebesség görbével) diagramm formájában tudja ábrázolni.
Ha a két említett módszert kombináljuk (B mód és pulzatilis Doppler) akkor beszélünk duplex technikáról. Óriási előnye, hogy alkalmas az anatómiai struktúrák direkt vizualizálására (B mód), valamint pontos Doppler jel kibocsátásra, a vizsgált érre fókuszálva (ez egy mozgatható és változtatható méretű "kapun"-"gate"- keresztül valósítható meg, amelyet a vizsgálni kívánt és B módban vizualizált ér közepére helyezünk). Az egy időben hallható és grafikusan ábrázolt frekvencia-eltolódás görbéje nem egy vonal, hanem egy kicsit szélesebb sáv, mivel a kapun befogott különböző vörösvértest laminák más sebességekkel keringenek. Ezt a sávot nevezzük spektrumnak. (44. ábra, melléklet) A duplex készülékek automata spektrum analízisre is képesek. Ezek a készülékek azonban egy lényeges kompromisszumot is jelentenek: a B mód ábrázolás minősége mindig a Doppler jel rovására történik és fordítva. Mint mondtuk, a B mód kép az ultrahang nyalábok merőleges vetülése esetén a legtisztább, a Doppler jel pedig akkor, ha a fej párhuzamos az érrel. Mivel a készülék ugyanazon fejében található mindkét rendszer, ezért olyan szöget kell találni, amely mindkét állapotnak megfelel (kb. 60 fok). Ezt ma már a gépek automata szögkorrekcióval oldják meg, ahol külön a Doppler funkció szögét lehet állítani a tisztább spektrum érdekében. Ha a készülék a Doppler jeleket nem csak spektrum formájában, hanem színes kóddal (color-Doppler) is el tudja látni (piros közeledik a fejhez, kék távolodik attól), akkor a B mód ábrázolta érstruktúra belseje színesen kitöltött lesz. Ez különösen előnyös a kis sebességű, vagy eldugott erek azonosításakor. Ha egy időben ("real time")B mód, Doppler spektrum-ábrázolás és color kodifikáció is történik , triplex technikáról beszélünk. A triplex módban azonban az információ minősége gyengül, ezért főleg azonosításra használjuk, a spektrum analízist inkább duplex módban végezve. A nagyon kis sebességű áramlások detektálására fejlesztették ki a power Doppler vagy Doppler energy technikákat. Ezek, a nagyon kis mértékű frekvencia eltolódásokat (ΔF) felerősítik, energia kódokká alakítják és a nagyon kis sebességű ereket, érterületeket is detektálják. Újabban az áramlás irányát is meg tudják határozni (lábszári vénák, perforánsok, vasculáris malformációk, poszt-trombózisok finom analízisére használhatók). A B-flow-nak nevezett új technika áramlás ábrázolásra is képes Doppler nélkül! A nagyon magas felbontó képességű gépeket szubsztrakciós technikákkal (a nem kívánt képek kiszűrése), zajszűrőkkel (a nem kívánatos hullámok kiszűrése) és erősítő rendszerekkel látják el, alkalmassá válva ezáltal az alacsony áramlások ábrázolására. A 3 dimenziós ultrahang készülékek az érrendszer térbeli rekonstrukcióját kitűnően megvalósítják. A vizsgálat azonban időigényes, a készülékek nagyon drágák, ezért még nem terjedt el a mindennapi gyakorlatban. A jövőben valószínűleg konkurál majd a CT, vagy MR (mágneses rezonancia) flebográfiás módszerekkel, amelyek pontos térbeli anatómiai képet adnak a vénás rendszerről. Újabban a color vagy pulzatilis Doppler jelek erősítésére speciális kontraszt anyag befecskendezését is használják, ami viszont a vénák ábrázolására a gyakorlatban nem alkalmazott. Főleg a transzkraniális és renális artériák vizsgálatára alkalmas.
Javallatok, előnyök, korlátok
A leírt technikai feltételek mellett a color duplex módszernek számos előnye van a CW Dopplerhez viszonyítva:
- Pontos és érzékeny módszere a vénák topográfiájának, anatómiai lefutásának a meghatározásában.
- A varix műtétek előtti vénás "térképezésnek" ("mapping") elengedhetetlen eszköze.
- Pontosan azonosítja a felületes, mély, vagy perforáns rendszerek refluxát, a reflux kavantifikálására is alkalmas.
- Elkülöníti az inkompetens, elégtelen szakaszokat az ép vénaszakaszoktól, amelyeket műtét alkalmával így meg lehet kímélni.
- Láthatóvá teszi a véna fal makroszkópos szerkezetét és a billentyű rendszert.
- Kimutatja az előzetesen trombotizált vénaszakaszok (parciális vagy teljes) rekanalizációját
- Alkalmas a poszt-trombótikus szindrómában tapasztalható szekunder reflux és rekanalizáció időbeniségének (dinamikájának) a tanulmányozására.
- A mélyvénás trombózisok, vagy retrombózisok diagnózisának referencia eszköze napjainkban, helyettesítve a flebográfiát.
Az IVB diagnózisában és CEAP stadializálásban az etiológia (E), anatómia (A) és fiziopatológia (P) pontos, biztonságos megállapítása duplex segítségével történhet. Ezért a duplex elvégzése a C2 és különösen az ennél magasabb (C3-C6) osztályokban elengedhetetlen. Varix műtétek, vagy scleroterápia előtt a duplex térkép elkészítése alapvető feltétele a beavatkozások nagyobb sikerének és recidívák ritkulásának. Egy mélyvénás trombózisos beteget a trombózist követően minimum egyszer évente duplex kontroll alá kell vetni. A vasculáris malformációra gyanús fiatal beteget minimum duplex-el meg kell vizsgálni.
A módszer hátránya, hogy a műszerek drágák, a tanulás hosszabb időt vesz igénybe, nehezebben hozzáférhető a mindennapi gyakorlatban és az eredmények nagymértékben vizsgálófüggők. A vénák anatómiai képe a sok metszetből egyberakott részletekből a vizsgáló agyában szintetizálódik. E könyv szerzője mindennapi praxisában haszonnal alkalmazza az olcsóbb, csak B-mód képet szolgáltató echográfiát és a vele szinkron használt CW Doppler készülék kombinálását. A végtag B mód scanelését követően, dermográffal megjelölve a vénák lefutását, célzottan végezhető a CW Doppleres reflux vizsgálat. Ugyanakkor a mélyvénák szondával történő komprimálása és a fali szerkezet elemzése jó megközelítéssel lehetővé teszi a poszt-trombózis vizsgálatát (lásd alább is). Természetesen a módszer nem helyettesíti a color-duplex technikát, az önmagában használt CW Dopplernél azonban jóval többet jelent. A duplex vizsgálatot nehezíti a nagyfokú obezitás (ilyenkor használhatunk, ha rendelkezésre áll alacsonyabb frekvenciájú fejet, vagy hasi fejet), kiterjedt ulcus cruris, nagyon idős kor, állni képtelen beteg stb. Estenként meg kell találnunk a kompromisszumos megoldásokat és a jelentési ívben fel kell tüntessük a korlátozó tényezőket.
A vizsgálat gyakorlati menete, hasznos tanácsok
A duplex vizsgálat során használatos testhelyzetek és sorrendiség a CW Doppler módszernél leírtakkal azonos (fekvő és álló pozíciók, stb.- lásd ott). Lényeges különbség azonban, hogy itt nem csak pontokat-régiókat, hanem a végtag egész hosszát centiméterről-centiméterre végig pásztázzuk. Eközben a vizsgáló fejjel szakaszosan kívülről a vénát komprimáljuk (kompressziós ultraszonográfia). Az a véna amelyik nem tartalmaz trombust, kívülről könnyen összenyomható. A poszt-trombótikusan heges mélyvéna fala vastagodott, egyenetlen. Tehát már a B mód képből rengeteg információt nyerhetünk. Ezután szakaszosan átkapcsolunk a duplex vagy triplex módra és elemezzük a vénás áramlást: a spektrum respiratórikus fázicitását, spontaneitását és provokációs próbákra való reagálását. A provokációs próbák itt is döntően a reflux vizsgálatára alkalmasak. A CW Dopplernél leírtakhoz hasonlóan a proximális szakaszok vizsgálatára a Valsalva manőver (vena femoralis communis, vena femoralis, vena femoralis profunda, sapheno-femorális szájadék proximális billentyűi, a konfluens) a disztálisabb mély és felületes szegmensek refluxának kimutatására a disztális kompresszió-dekompresszió manőver alkalmas. A dekompresszió után egy kompetens billentyű a nagyobb véroszlop nyomása alatt gyorsan (0,5 s alatt) bezárul. Ha reflux jelen van, egyrészt halljuk a kóros áramlást, másrészt a spektrum elemzésekor a normális áramlási iránnyal ellentétes görbét tapasztalunk. Ennek időtartama a beosztási skáláról pontosan leolvasható. (44. ábra, melléklet) Ahhoz, hogy a refluxot pontosan kvantifikáljuk, biztosabb, ha a disztális kompressziót-dekompressziót állva, a comb, lábszár, majd lábfej köré helyezett vérnyomásmérő mandzsetta hirtelen, automata általi felfújásával és gyors (0,3 s alatti) leengedésével valósítjuk meg. Ily módon a kompresszió ereje standardizálható. Ez inkább a pontos dokumentáció érdekében történik. A Valsalva manővert is standardizálhatjuk egy vérnyomás mérő szétszrelésével és órájához csatlakoztatott fecskendőbe való belefújással, melyet 10 secudumig 40 Hgmm-es nyomáson tart a vizsgálandó személy. A mindennapi gyakorlatban a nem standard Valsalva és a lábikra-izomzat kézzel történő összeszorítása (kb 30 cm/s-os sebesség növekedést okoz) és felengedése általában elégséges. A perforánsok elemzésekor proximális kompressziót is alkalmazhatunk, a fejet transzverzális, ferde irányokban mozgatjuk, amíg a legjobb vizualizálást megtaláljuk. A leírt vizsgálatok általában a vénák keresztmetszeti (transzverzális) és hosszanti (longitudinális) ábrázolását is szükségessé teszik. A kompresszibilitást transzverz módban, a refluxot longitudinális módban vizsgáljuk. A mélyvénákat általában fekve, a felületes rendszert mindig állva elemezzük. A vizsgált láb ellazított és nem viseli a test súlyát. A felületes vénákban spontán áramlás állva nem, vagy ritkán észlelhető. Ha magas sebességű spontán áramlást észlelünk a felületes rendszerben az a mélyvénák elzáródásának (kollaterálisként viselkedik a felületes rendszer), vagy infekciónak (cellulitisz) a gyanúját kelti. A mélyvénáknak fekvő helyzetben spontán, respiratórikus fázicitást mutató áramlásuk van (főleg a proximálisabbak), amely Valsalva manőverre gyorsan időlegesen megszakad. A vena iliacak szintjén ritkán van billentyű (lásd anatómia). Néha ennek jelenléte és kompetenciája megakadályozza az esetleges disztálisabb v. femorális, vagy sapheno-femorális junkció refluxának a provolálását, megvédve ezt a területet a visszaáramlástól Ilyenkor a disztális kompresszió-dekompresszió használható. A spontán nagy sebességű, Valsalva manőverre kevésbé, vagy nem reagáló áramlás a vena femoralis szintjén, proximális trombózist, vagy kompressziót jelezhet (indirekt jel). Ilyenkor kötelezően a hasi vénákat is meg kell vizsgálni. A végtagok vénáit mindig komparatíve kell elemezni, főleg, ha egyik oldalon kórosat véltünk felfedezni. Fontos, hogy a készülék sebesség detektálására alkalmas beállítása (PRF-pulse rate frequency) a vénás tartományban (alacsony sebesség) legyen. A modern gépek ezt automatikusan megteszik a megfelelő vénás menü beindításával. Hasonlóképpen a color-fali szűrő alacsony értékeken kell legyen (ha túl magas kiszűri az alacsony sebességű vénás áramlást is), de ez is gyakran automatikusan beállított a menükben. Általában 5-10 MHz-es lineáris szondát használunk. A varixok vizsgálatát kezdhetjük disztálisan is, aztán fölfele haladunk, míg eljutunk az eredési pontig. Az elmondottak tükrében egy ilyen vizsgálat sorrendjét, menetét az alábbiak szerint foglalhatjuk össze:
- A comb mélyvénáinak valamint a VSM térd feletti és alatti szakaszának vizualizálása fekvő/álló helyzetben
- a sapheno-femorális junkció megtalálható, ha először a vena femoralis communist lokalizáljuk keresztmetszeti képben a ligamentum ingvinale alatt és az artériától mediálisan. Ha lennebb csúsztatjuk a fejet rátalálunk a vena femoralis communis antero-mediális oldalán csatlakozó sapheno-femorális junkcióra és annak esetleg tágabb ágrendszerére. Ne feledjük, hogy néha a varixok ezekből az ágakból táplálkoznak. Időnként szakaszosan komprimáljuk a vizsgált szegmenseket, átjárhatóságukat megítélendő.
- ezután a fejet elfordítjuk úgy, hogy a vena femoralis communis és a junkció longitudinális képét kapjuk, colorra és spektrális módra átkapcsolva a spontán áramlást vizsgáljuk. Ezt követően Valsalva manőverrel illetve disztális kompresszió-dekompresszióval megítélhetjük a reflux jelenlétét a vena femoralis communisban a junkció osztiális billentyűjében, ágrendszerében, valamint a vena femoralis (superficiális) proximális szakaszán. Ha kóros jelenséget észlelünk, meg kell vizsgálnunk a hasi vénákat is (ehhez 2-3,5 MHz frekvenciájú hasi, konvex szondára van szükségünk.) A vena cava inferiort, a vena iliaca-kat könnyebben vizualizáljuk a láb disztális kompressziója közben (az augmentált jel kitölti a vénát)
- A VSM keresztmetszetben láttamozható a comb mediális felszínén a térd fele haladva (a vizsgálatot mindig állva is meg kell ismételni majd). Jellegzetesen fascia kettőzettben található, egyiptomi szemre emlékeztetve. (45. ábra, melléklet) A fascia kettőzet miatt a saphena törzs még ha elégtelen, akkor sem tágul ki kanyargósan és ezért gyakran szabad szemmel a combon nem látható. B móddal vizsgálva azonban az evidensen inkompetens saphena törzs átmérője kitágul. (46. ábra, melléklet) Saját vizsgálatainkban állva mért, 5 mm-t meghaladó ármérő jól korellált a reflux jelenlétével. Ez nem jelenti egyértelműen azt, hogy kisseb átmérőknél nem lehet reflux, de a 3 mm alatti saphenában kivételes jelenség. A combon szabad szemmel észlelt ágak általában nem a saphena törzset jelzik, hanem annak valamelyik ágrendszerét. A varikózus ágak eredete, tágult comb perforánsok, duplikáció, stb könnyen észlelhetők B módban is. Ezután longitudinális módban, kis szakaszonként vizsgáljuk a VSM kompetenciáját. Ezt azért tesszük, mert nem ritkán a junkció kompetens és a comb felső-, középső-, vagy alsó harmadában észlelünk szegmentális refluxot az elégtelen billentyűk, perforánsok vagy ágrendszerek alatt. Az is lehetséges, hogy a saphena főtörzs teljes hosszában kompetens és csak az ágai elégtelenek. Máskor a főtörzs proximális szakasza elégtelen és ez táplálja valamelyik accessoricus, vagy circumflexa ágat, és lennebb a főtörzs nem mutat refluxot. Ilyenkor a saphena stripping nem indikált!
- A továbbiakban a vena femoralis (superficiális) disztálisabb szakaszait és a vena poplitea kezdeti szakaszának átjárhatóságát, fali szerkezetét, refluxát vizsgáljuk. Itt a mélyvéna és az artéria a comb alsó harmadának adduktor csatornájában található és a vizsgáló számára az egyik legnehezebb szakaszt jelenti. Ne feledkezzünk meg a duplikációkról sem. A beteg félig a vizsgált végtag oldalára fekszik, a lába pedig enyhén flektált és kifele rotált, oly módon, hogy ellazulva feküdjék az ágyon. A vizsgáló másik kezét a comb mögé helyezi és alulról is komprimálja a vénát a fejjel szemben. Ezután longitudinális módban color és spektrális vizsgálatok következnek az ismert disztális manőverrel kombinálva.
- Ezt követően a beteg felül az ágy szélére, lelógatja lábait, a vizsgálóval szemben helyezkedik el. A fossa popliteát ily módon hátulról közelítjük meg, az ott található vénás képletek vizsgálata céljából. (47. ábra, melléklet) Sőt biztonságból proximálisan haladva még egyszer átnézzük az adduktor csatornát mely ebből az irányból is megközelíthető. A fossa popliteában a vena poplitea felületesebb mint az artéria. A disztális kompresszió közben időnként elvégzendő. Sokan a vena popliteát hason fekvő helyzetben, a térdek enyhe flexiós tartásában vizsgálják.
- Ezután a beteg feláll lábát kifele rotálja és így vizsgáljuk a VSM térd alatti szakaszát. Megjegyzendő, hogy a VSM lábszári szakasza igen gyakran ép (egyes adatok szerint az esetek 97%-ban !), az itt található varikozitás valamely ágrendszer tágulásából ered. Ebből az a következtetés vonható le, hogy nagyon ritkán kéne elvégezni a saphena teljes hosszában (lágyéktól a bokáig) a strippinget. Gyakran találkozunk a posterior varixos ágrendszerrel (a lábszár posterior accessoria ágai vagy Leonardo vénák), amely anasztomózist képezhet a VSP disztális törzsével, azt inkompetenssé téve. A longitudinális reflux vizsgálat sokszor nem is szükséges, annyira evidensen tágultak a varixos ágak, vagy a saphena törzs disztális szakasza. Ebben a helyzetben megismételjük a VSM és ágrendszere térd feletti szakaszának vizsgálatát. Vita van afelől, hogy rutin szerűen meg kell-e vizsgálni a lábszári perforánsokat. Ha evidensen tágultak, akkor fontos a reflux vizsgálata. (48. ábra, melléklet) Gyakran nem a saphena törzset, hanem annak ágait kapcsolják a mélyvénás rendszerhez (lásd anatómia). Nem ritkán találunk primer varikozitásban tágult, de mégis kompetens perforánsokat. Jelen lehet ezekben a bidirekcionális áramlás, de a mélybe irányuló áramlás van túlsúlyban. Ezekről már szóltunk, "reentry" vagy visszavezető perforánsoknak hívják és általuk tér vissza a fölös mennyiségű vér a felületes vénákból a mélyvénákba ("privát" keringés). A varix műtéti megoldása során visszafejlődhetnek. Ha azonban a műtéti beavatkozás késik, a folyamat előrehaladtával ezek a perforánsok is elégtelenekké válhatnak, főleg, ha az izom-szinuszokkal vannak kapcsolatban. Ez ördögi körként tovább súlyosbítja az IVB tüneteit. A hemodinamikailag jelentős perforánsok primer varikozitásban általában a combon vannak, ezek képezik a varix "táplálkozási pontját" (30. ábra, melléklet).
- A VSP és lábszári vénák vizsgálata
- A sapheno-popliteális junkció általában a fossa popliteában, a bőrredő szintjén található. Ehhez képest, azonban nagy egyéni variabilitás tapasztalunk (gyakran fennebb, laterálisabban található). A junkciót mindig duplexel vagy B móddal kell vizsgálni emiatt. A beteg a vizsgálónak háttal áll, térdét enyhén flektálja. A VSP törzse a junkciótól disztálisabban egy fascia kettőzettben vizualizálható. Miután megtaláltuk, tranzverzálisan követjük addig amíg áttöri az izom fasciát és beömlik a vena popliteába (sapheno-poplitea junkció). Ezt a helyet általában dermográffal megjelöljük és viszonyát a poplitea bőrredőhöz (cranio-caudális és medio-laterális tengelyek mentén) centiméterben kifejezzük, majd a dokumentációs lapon rögzítjük. (49. ábra, melléklet) Fontos a sebésszel való kommunikáció a félreértések elkerülése végett. A junkció néha anterior, mediális vagy laterális irányban kanyargósan tágult és disztális dekompresszióra jelentős refluxot mutat. Ilyenkor ezt tranzverzálisan könnyebben megítélhetjük. Ez a régió különös figyelmet és nagyobb tapasztalatot igényel. Jelen lehet a nagyon kanyargós saphena parva törzs, a tágult gastrocnemius véna, tágult Thiery perforáns és felületes varix ágak. A régió longitudinális pásztázása is elvégzendő, a disztális kompresszióval egyetemben. Egy időben állva is megítélendő a vena poplitea refluxa.
- Nem ritkán a VSP proximális craniális folytatásaként, egy fascia kettőzetben tranzverz módban követhető fölfele egy inkompetens ág (ez a Giacomini véna), amelynek beömlése változó lehet (lásd anatómia is): a VSM posterior ágába (attól elkülöníthető a fascia kettőzet miatt), a comb posterior perforánsába, vagy az iliaca interna valamelyik gluteális ágába.
- A VSP disztális irányban is vizsgálandó, tranzverz, majd longitudinális nézetben. Varixos ágrendszere gyakran kommunikál a VSM disztális szakaszával, azt varikózussá téve (mint ahogy ez fordítva is igaz volt).
- Legjobban ülő helyzetben, postero-mediálisan és antero-laterálisan ítélhető meg a lábszári mélyvénák átjárhatósága és elégtelensége a lábszári szinten. (47. ábra, melléklet) Ez a terület szintén nagyobb tapasztalatot igényel. Disztálisan a vena tibialis posteriorokat , a belboka mögött keressük.
- Egy fekély mögötti perforánst a vizsgáló fejre húzott, géllel feltöltött steril kesztyű, valamint a seb izolálása segítségével elemezhetünk.
- Néha a varixok eredete és lefutása eltér a szokásos saphena területekétől, mint a lábszár oldalsó régiója, a comb hátsó fele, gluteális tájék. Ilyenkor nagyon fontos, hogy a varikózus ágakat proximál irányba tranzverzálisan kövessük, addig míg megtaláljuk eredésüket, "táplálkozási" pontjukat ("leakage, escape, feeding" point-valamennyi angol kifejezés ezt fedi). Ez a pont gyakran a VSM vagy VSP valamelyik varikózus ága. Például a VSM anterior accessoria (antero-laterális) ága gyakran forrása a lábszár laterális varixainak. Ilyenkor mindig vizsgáljuk meg a a sapheno-femorális junkciót és a VSM törzset is. (50. ábra, melléklet) Ritkábban a "táplákozás" kismedencei (lásd "definíciók" fejezetben a "varikozitás" címszó alatt). Ilyenkor a kismedencei eredetű, vagy oldalági varix forrás feltöltheti a saphena magna törzsét, azt varikózussá téve (a magna varikozitás 30%-ban lehet ez a "táplálkozási" pont). Máskor a comb hátulsó vagy mediális perforánsa a legproximálisabb reflux pont. Megint máskor a Giacomini ág elégtelensége táplálja a comb vagy lábszár varixos ágait. Ezt néha igen nehéz demonstrálni. Fennállhat ugyanis az a szokatlan helyzet, hogy a vér az elégtelen sapheno-popliteális junkción keresztül antigravitacionális irányba folyik vissza a Giacomini ág irányába, ahonnan aztán felületes varikózus vénák szaladnak le a lábszár fele. Ilyenkor a VSP törzs lehet kompetens is és elégtelen is. Hasonló esemény zajlik, ha a VSP, vagy a fossa poplitea mélyvénáinak funkcionális elfolyási akadálya alakul ki álló helyzetben, mivel ezek kompressziót szenvednek a térdhajlat extenziója kapcsán és ilyenkor a Giacomini véna elvezető kollterálisként működik és idővel kitágul.
- Ha a varixok nagyon felületesek, vagy retikulárisak, gyakran nem lehet megtalálni az őket tápláló forrást.
Primer varikozitás duplex vizsgálatának főbb szempontjai:
A B mód keresztmetszeti képen a varixos ágak, mint üres karikák jelennek meg. A primer varikozitás duplex vizsgálatára a fentebb részletesen leírt menetet használjuk. Az alábbiakat ellenőrizzük:
- A mélyvénák állapotát, átjárhatóságát, fali maradványait, refluxát (ezáltal történik meg az etiológia megerősítése)
-A saphena törzsek tágasságát, keresztmetszeti átmérőjét (VSM normálisan kisebb mint 3 mm), elégtelenségét
- A saphena törzsek elégtelen szakszá(i)nak proximális és disztális végét, más szóval mettől meddig elégtelen a saphena törzs
-A varixok lefutását, az ágak egybeömlését, átmérőjét, viszonyát a saphena fasciához
-A legproximálisabb reflux pontot(okat), vagyis a varikozitás "táplálkozásának" forrását
-A sapheno-popliteális junkció pontos lokalizálását
-Kismedencei kommunikációk esetleges jelenlétét
-A perforánsok állapotát a combom, térdhajlatban és lábszáron
-A primer v. gastrocnemius elégtelenséget ("belső visszerek", lásd "definíció" fejezetben)
-A varicotrombózis esetén a trombus proximális helyzetét (lásd komplikációk a "klinikum" fejezetben), vagy a junkciókon, esetleg a perforánsokon keresztül a mélyvénákba történő beterjedését. Ugyanakkor segít a folyamat követésében. A varixokban ülő trombus, ha friss hipoechogén, de a varix nem komprimálható. Color módban nincs benne áramlás. A régebbi trombusok hiperechogének, parciálisan rekanalizálódhatnak, bennük színes Doppler jellel (51. ábra, melléklet).
-A limfödéma (lásd "definíciók" fejezet) elkülönítését, ahol a szubkután rétegben, a felszínnel párhúzamos, tágult hipoechogén nyirokutakat és tócsákat látunk, köztük gyulladt, hiperechogén szövetrészekkel (13. ábra, melléklet).
A vizsgálat birtokában meg tudjuk rajzolni a varixok funkcionális és vázlatos anatómiai térképét. (52. ábra, melléklet)
Poszt-trombózis duplex vizsgálata
A posztrombózis vizsgálatára is a fentebb ismertetett vizsgálati menet alkalmas. Azzal a kiegészítéssel, hogy a mélyvénák refluxát és fali szerkezetét állva is érdemes vizsgálni, ilyenkor a vénás rendszer egészében tágultabb és jobban vizualizálható. Trombózist követően a mélyvénákban a következő elváltozásokat, változatokat említhetjük:
- A vizsgált véna helyén egy nagyon vékony vénás kanális(ok) (vagy rekanalizált szakasz, vagy párhúzamos kollaterálisok) található(k). Állva jobban látható(k).
- Megvastagodott falú, szűkült véna lumen, párhúzamos kollaterális rendszerrel. Ez a véna nehezebben komprimálható, keresztmetszeti képén vastagabb fal vagy intraluminális echók láthatók, közepén color módban színmozaik (nagyobb sebesség, turbulencia) található és refluxot mutathat. (53. ábra, melléklet) Saját vizsgálataink alapján a véna rekanalizációja lehet parietális-marginális típusú (amikor a maradék lumen szűk, a fal megvastagodott) illetve "cavernózus" típusú, amikor a trombus több helyen kilukad, ennek maradványa lehet az alábbi változat (rosszabb a prognózisa). (54. ábra, melléklet)
- A véna keresztmetszeti képében vékony hálózatos rajzolat látható (fibrin szálak), mely néha a "mercedes" szignóra hasonlít, ezért mi "mercedes" jelként említjük. Ezen a szinten majdnem mindig reflux található a longitudinális metszetben.
- A véna (főleg ha duplikált, az egyike) teljesen kitöltött hiperechogén képlettel, úgy, hogy a véna megtalálása nehézkessé válik ("egybemosódik" a környező szövettel, szervül).
- A mélyvénás áramlás folyamatossá válása, respiratorikus fazicitásának elsimulása ("szalag alakú"), a sebesség lecsökkenése, vagy megemelkedése, jelezheti a véna proximális elzáródását (ez látszik a fali struktúrákon), vagy szűkületét. Az áramlás teljes hiánya teljes krónikus okklúziót jelenthet proximálisabb szinten. (Ezek a betegek nagyobb megterhelésre vénás klaudikációt jeleznek, rosszabb prognózissal)
- Csak a jelentős mélyvénás refluxból következtethetünk indirekt módon arra, hogy valószínűleg azon a helyen rekanalizált szakasszal van dolgunk. (44. ábra, melléklet) (Az is igaz, hogy primer billentyű diszfunkció, diszgenézia, vagy agenézia is okozhatja ugyanezt) Néha a vena poplitea reflux vizsgálatára a combra felhelyezett standardizált vérnyomás-mandzsettát helyezünk fel és proximális kompressziót végzünk.
- Néha semmilyen maradvány állapotot nem sikerül demonstrálni, annak ellenére, hogy a betegnek dokumentált mélyvénás trombózisa volt.
A folyamathoz szekunder varixok társulhatnak, melyek lehetnek kollaterális funkciójúak és döntően proximális irányba vezetnek (ritkábban), vagy lehetnek elégtelenek (a perforáns elégtelenséget követően), jelentős refluxal, a kórképet súlyosbítva. Poszt-trombózisban sokkal gyakoribbak az elégtelen lábszári perforánsok, mint primer varikozitásban (lásd fennebb is). Ezek a perforánsok vagy primeren, a trombózis folyamán károsodtak, vagy később tágultak ki a mélyvénás nyomásemelkedés következtében. Meglétük felelős az elégtelen szekundér varixok kialakulásáért és a súlyos bőrtünetek jó részéért. Az elégtelen perforánsok mérete általában meghaladja a 3 mm-t.
Fontos elkülönítenünk egy régi trombust egy akut retrombózistól az alábbi kritériumok alapján:
- A teljesen okkluzív akut trombus a vénát kitágítja, míg krónikus okkluzív trombus esetén a véna normális, vagy csökkentebb átmérőjű
- A non obstruktív friss trombus általában excentrikus, egyik vége a falhoz tapad, általában hipoechogénebb és longitudinális metszetben körülötte van a color jel. A non-obstruktív krónikus trombus általában körkörösen megvastagítja a véna falat és a color jel a közepén található (54. ábra, melléklet)
- A néhány nap múlva megismételt vizsgálat krónikus trombus esetén változatlan képet mutat, míg az akut trombus terjed
- Végül, ha a kérdésben nem tudunk dönteni, venográfiás vizsgálatra is sor kerülhet.
Klippel-Trenaunay szindróma (lásd "definíciók" fejezet)
Általában egyoldali ez a komplex vaszkuláris malformáció. Az érintett végtag hosszabb, a bőrön vörhenyes hemangiómás folt látható.(2. ábra, melléklet) Változó mértékű varikozitás (non-saphena elrendeződéssel, gyakran postero-laterális varixok a combon vagy lábszáron), esetleg társuló mélyvénás abnormalitás látható (aplázia, hipoplázia, dilatáció refluxal). A méylvénás rendszert tehát mindig kell vizsgálni itt is. Ha egyéb vénás malformációval találkozunk (pl. intramuszkuláris, szubkután), főleg, ha azok nagyon kiterjedtek, MR vizsgálathoz, esetleg flebográfiához folyamodhatunk. A kongenitális A-V fisztulákban folyamatosan magas sebességű keringés észlelhető.
A reflux kvantifikálása
A reflux kvantifikálására alkalmazott módszerek körül nincs teljes egyetértés. A reflux teszteket álló, vagy reverz Trendelemburg helyzetben végezzük. Fekve mások lesznek a billentyű záródási idők (hosszabbak, 2 s. alattiak). A vizsgálat első lépéseként color módszerrel vizualizálunk longitudinálisan egy hosszabb véna szakaszt. Fontos, hogy a provokációs manőverek elég hirtelen és megfelelő intenzitással történjenek, ami elegendő erőt képvisel az esetleges reflux kiváltására. Például a lábszár izomzatának erőteljes összenyomásával egy időben a color jel felerősödését észleljük. Ha a billentyű rendszer e vizsgált szakaszon kompetens, a hirtelen felengedést (dekompressziót) követően nem fogunk észlelni további color visszatelést. Ha a kompressziókor észlelt augmentációs jellel ellentétes színű áramlás jelenik meg a vénaszakaszon, nagy valószínűséggel reflux okozza azt. A color mód nem alkalmas a kvantifikálásra. Ezért ezután átkapcsolunk spektrális elemzésre. A spektrális kapu ("gate", spectral Doppler sample size) elég széles kell legyen, hogy a lument befogja, a szög pedig 60 fok alatti. Az időtartam az ellentétes irányú áramlás alapjának megmérésével pontosan leolvasható (44. ábra, melléklet). Kvantifikálásra alkalmas módszerek.
- A reflux időtartama: a 0,5 s. feletti reflux tekinthető kórosnak. Normálisan minél disztálisabb egy billentyű, annál rövidebb a záródási ideje, mert nagyobb a ránehezedő véroszlop. (pl. vena femoralis communis 0,8 s., vena tibialis posterior esetén ez 0,12 s.) Enyhe, moderált refluxról beszélünk, ha az időtartam 0,5-1 s. között van. Jelentős a reflux, ha az 1 s.-ot meghaladja. A vena poplitea térd feletti szakaszának megítélése a legnehezebb, mert az augmentáció kapcsán az áramlás itt helikoidális lehet, ami dekompressziókor falcs refluxot imitál. Az egyes szakaszok (szegmensek) reflux idejét összeadhatjuk, így megkapva egy teljes végtag teljes reflux idejét. Főleg tudományos munkákban alkalmas a követésre.
- Kiszámíthatjuk a reflux mértékét (időegység alatti térfogatát ml/min-ban) ha beszorozzuk a véna keresztmetszetének területét (area) a maximális reflux alatt mért csúcssebességek átlagával. Időigényes, a gyakorlatban kevésbé használják.
- Bizonyos esetekben a reflux szivárgó, egy kitágult mélyvéna billentyűi között csordogál retrográd irányba. Ezt főleg a primer varikozitás miatt szekunder módon kitágult mélyvénák billentyűinek funkcionális elégtelensége okozhatja. Ha a reflux görbe alakja hasonlít az ellenkező irányú augmentációs görbéhez, az valószínűleg organikus reflux. (44. ábra, melléklet)
- Néha egy vénában a sztázis olyan kifejezett, hogy egyszerű B mód echográfiával a lúmenen belüli véroszlop szemcsés, stagnál, alig mozdul el az ilyenkor nehezebben elvégezhető disztális kompresszióra. Ez evidensen súlyos vénakárosodást jelez. Néha összetéveszthető mélyvénás trombózissal.(28 b. ábra, melléklet)
- A leírt duplex módszerek egyike sem alkalmas egy végtag teljes (globális) refluxának a pontos megítélésére. Létezhetnek olyan kóros szakaszok, amelyek vizsgálata duplex-el sem lehetséges. A globális reflux index meghatározásra azonban kitűnő módszer a fotopletismográfia (lásd később). Ha e két módszert kombináljuk, tudományos pontosságú eszköz áll rendelkezésünkre.
A varix rekkurenciák vizsgálata
A recidíva megítélésében (lásd 1. fejezetet) is hasznos eszköz a duplex vizsgálat, a kiújulás okaként fennálló mély és felületes rendszer megmaradt összeköttetéseinek a felderítésében. Hasznos a vizsgálatot a varixos ágak mentén kezdeni, majd transzverz módban proximál irányba haladni. A VSM recidívák okai csak felsorolva:
- A sapheno-femorális junkció elégtelen lekötése (túl lent, vagy egy mellékág lekötése a törzs helyett)
- A junkció elégtelen ágainak perszisztálása, amelyeket gyakran pudendális vagy perinális ágak táplálnak
- Neovaszkularizáció
- Elégtelen comb vagy lábszár perforánsok
- A comb szintjén található saphena magna elégtelen strippingje
- A műtét előtt nem diagnosztizált VSP varikozitás
VSP varix recidívák:
- A sapheno-poplitea junkció nem megfelelő lekötése
- Elégtelen Giacomini véna
- Elégtelen perforáns (fossa poplitea, afölött, vagy a gastrocnemius szintjén)
- VSM elégtelenség átterjedése a disztális VSP rendszerre, emiatt helytelen sapheno-poplitea junkció ligáció
- A fossa poplitea diffúz varikozitása, ami újratölti a lekötött szájadékú VSP-t
A vizsgálat dokumentálása
A vénás duplex vizsgálat végeztével (ami időben néha 30 percnél is több) hasznos, ha egy funkcionális vázlat segítségével a főbb információkat egy erre szerkesztett jelentés formájában papírra vetjük. (52. ábra, melléklet) Ez készülhet külön a mélyvénás, külön a felületes rendszerről. A rajzok mellé szövegben a fontosabb információkat le is írjuk, vagy +,- jelekkel a megfelelő kockákat számítógépen kitöltjük. A vázlat kell tartalmazza a mélyvénás rendszer adatait, a proximális reflux pontokat, a saphena szakasz elégtelenségének a hosszát és lokalizálását, az ágrendszerek vázlatát, valamint szükség esetén az elégtelen sapheno-poplitea junkció elhelyezkedését.
II. Vénás pletismográfia
A végtagi vénás rendszer igazi rezervoár. A benne található vénás vér volumene élettani (mozgás, hő, stb.) és kóros körülmények között (IVB) nagymértékben változhat. A pletismográfiás módszerek a végtag vérvolumenének különböző fiziológiás tényezők hatására (leszorítóval provokált sztázis, állás, nyugalom, terhelés) bekövetkező változásait képesek vizsgálni különböző magasságokban (lábfej, lábszár, comb). Az ultrahang technikákhoz képest, egyszerre nem csak egy vénaszakaszt, hanem egy egész végtagot vizsgál. A volumen változásokat rögzítik. A dinamikus vénás pletismográfia elnevezés arra utal, hogy az izületi-izompumpa aktív stimulálását (dinamikus) követően vizsgálja a vénás visszatelődést (pontosabban az ezzel járó volumen változást). Ily módon információt ad az izompumpa hatékonyságáról, a felületes és/vagy mélyvénás rendszer globális refluxáról, valamint a vénás kiáramlásról (venous outlow). Ilyen provokációs manőverek például néhányszor megismételve: lábujjhegyre való emelkedés, guggolás-felállás, a láb dorsál-flexiója, esetleg lábszár izmok manuális kompressziója, stb. A provokációt követően a vérvolumen fokozatosan visszatér a nyugalmi értékre. Azt az időintervallumot (secundumokban), amely a volumen nyugalmi értékének a visszaállásáig szükséges, vénás visszatelődési időnek (venous refilling time, timpul de reumplere venoasa-lásd a fotopletismográfiánál) nevezik. Például a láb standardizált, 5-10 dorsál-flexióját követően ez az időtartam több kell legyen 20-25 s.-nál. Ez azt jelzi, hogy valahol reflux jelenség gyorsítja a visszatelődést, lerövidítve ezáltal a vénás visszatelődési időt (20 s. alá) Természetesen nem ad információt a reflux pontos helyéről. Ha ilyenkor azonban leszorítjuk egy felületes gumigyűrűvel a varixokat (pl combtőnél, vagy lábszáron), vagy kézzel elnyomunk egy nagyobb varix ágat a visszatelési idő normalizálódhat. Ez azt jelzi, hogy a reflux a felületes rendszerből származhat és a műtéti beavatkozás jótékony hatással lesz. Ennek a módszernek a fenti differenciálásban betöltött szerepét azonban sokan megkérdőjelezik. A módszer érzékenységét limitálja az inkompetens perforánsok jelenléte, a reproduktibilitás, a leszorításból származó eltérések, a pontos, szimmetrikus kétoldali meghatározás az összehasonlítás végett. A duplexel való kombinálás, azonban igen hasznos lehet.
A fotopletismográfia alapelve az, hogy a fej által kibocsájtott, 0,5-1,5 mm mélységig behatoló infravörös fényt a subdermális vénás plexusok vörösvértestjei (a bennük található hemoglobin) jórészt elnyelik. Vagyis minél nagyobb a terület vérteltsége, annál kisebb a visszavert infravörös fénymennyiség. Ugyanebben a fejben található a visszavert fényt felfogó szenzor. A kapott fényjelek görbén ábrázolható elektromos feszültség jelekké (mv/V) alakíthatók (55.ábra, melléklet). A vizsgáló fejet az ülő beteg belkokája fölé 8-10 cm-el helyezzük a bőrre. A beteg talpa a földön nyugszik, enyhén hátradől (kb 110 fokos szög a törzs és combok között), háta támaszkodik. Az egyensúlyi állapot elérése után 8 plantár-flexiót (a tibio-tarsális izület mozgatása révén) végeztetünk 16 másodperc alatt (újabban a gépbe beépített sípolás jelzi a ritmusát). Egyesek a vér kiürülését a lábikra izom köré helyezett vérnyomásmérő mandzsetta 60 Hgmm-re való gyors, egymásutáni (6-8x két másodpercenként) felfújásával és leengedésével valósítják meg. Ilyenkor az izületi-izompumba spontán aktivitása kiiktatódik, ez kimondottan a refluxot vizsgálja. Persze a két módszert össze lehet hasonlítani, ami az izompumpa aktivitásról informál. Bármilyen módszert használva, a vér kiürülése kapcsán feszültség növekedés jön létre (a kevesebb vérvolumen miatt nagyobb mértékben visszaverődő infravörös sugarak transzformálása utján), ezért a görbén felfele, vagy lefele történik elmozdulás (attól függően, hogy van kalibrálva). Az izompumpa-akivitás megszűntével a vénás vér lassan visszatelik, a görbe lassú ívben visszatér az alapvonalhoz. A beteg legalább egy percig ülve marad. A komputer megjelöli a visszatelődés kezdetét és végét. A komputerizált kvantitatív technikák pontosan kiszámítják a vénás visszatelődési időt secundumokban. Ezzel a standardizált komputerizált módszerrel mérve a visszatelődési idő normálisan 24 s fölött kell legyen. 10 s alatt súlyos (3 fokozatú) izompumpa elégtelenségről, 19-10 s között közepes (2 fokozatú), míg 24-20 között enyhe (1 fokozatú) elégtelenségről beszélünk. Ezt követően gumiszorító, vérnyomásmérő mandzsetta segítségével, vagy manuálisan leszorítjuk az általunk kórosnak vélt végtag vagy véna szegmenset, és ezután a tesztet ismételten elvégezzük.
A foropletismográfia tehát hasznos kvantitatív kiegészítő módszere egy vénás bántalomban szenvedő végtag funkcionális vizsgálatának. A mért vénás visszatelődési idők nagy mértékben korelláltak az invazívan mért ambulatórikus (járás közbeni) vénás nyomásváltozás görbékkel, valamint az IVB C stádiumaival. Ily módon követésüknek prediktív értékük lehet annak megítélésében is , hogy egy mélyvénás trombózist követően, milyen eséllyel alakul majd ki poszt-trombótikus szindróma.
A vénás kiáramlást (venous outflow) képes meghatározni egy, különböző szintekre helyezhető mandzsetta felfújását és leengedését követően. A szenzor a mandzsettába épített higanyos érzékelő. A mandzsetta leengedését követően a vénás áramlást mérik (ml/100 cc szövet/min egységben). Főleg a vénás klaudikáció vizsgálatára alkalmas. Sokáig referencia módszer volt, napjainkban azonban ritkán alkalmazzák.
A lábat egy felfújható tubuláris polivinil-klorid mandzsettás kamrába helyezzük, mely az egész lábszárat körülöleli (térdtől a bokáig). A mandzsetta-kamra a pletismográffal áll kapcsolatban (nyomás transzdúcer-erősítő-rekorder) ami a felfújást követően (6 Hgmm) a vér volumen-változás hatására bekövetkező kismértékű térfogatváltozásait (álló helyzetben, terhelésre, szorító alkalmazásakor) görbe formájában regisztrálja. A beteg hátán fekszik, lábait felemeli (kiürül a vénás vér), majd hirtelen feláll. Egy teljes végtag funkcióját képes így vizsgálni, külön az izompumpa funkciót és külön a reflux mértékét is. Különböző paramétereket használnak: ortosztatikus volumen vagy funkcionális vénás volumen (VV: felálló helyzetben mért térfogat a végtagban, ml-ben) (ez megnőtt IVB-ben), vénás telődési idő (VFT90:a telődés 90%-hoz szükséges idő, lecsökken refluxban), ejekciós frakció (EF: EV/VVx100:egy lábujjhegyre állást követő kiürülés mértéke: 60-70%, az izompumpa hatékonyságára), frakcionális reziduális volumen (RVF: RV/VVx100: tíz lábujjhegyre állást követő maradvány-térfogat aránya: 5-35%, az izompumpa globális teljesítményére), vénás telődési (filling) index (VFI: VV90%-/VFT90: felálláskor a telődési sebesség, a reflux vizsgálatra, kisebb mint 2ml/s). A kóros értékek nagyon jól korellálnak a súlyossági C stádiumokkal, etiológiától függetlenül. Gyakorlatban és kutatásban egyaránt használható a módszer. Megítélhető a varix műtétek előnye, vagy hátránya, a beteg prognózisa, a vénás hemodinamikai elváltozások kóroki szerepe egy fekély kialakulásában, megvalósítható a végtag globális vénás hemodinamikai követése, az izompumpa hatékonyságának a vizsgálata, egy varix kollaterális funkciója, a kompressziós terápia hatékonysága (a mandzsetta-kamrát ráhúzzák a kompresszióval fedett végtagra), sőt okklúziós technikával a vénás kiáramlás (venous outflow) vizsgálata is (a felfújt, majd leengedett mandzsetta hatására bekövetkező volumen csökkenés mértéke százalékban az első szekundumban OF1:38% fölött). Ezzel a technikával sikerült dokumentálni, hogy egy KVE-ben található végtag artériás beáramása fokozott. Ennek kórélettani jelentősége még vitatott (lásd ott is).
III. Vénás volumetria
A lábszár térfogatának és napszaki változásainak kiszámítására használatos módszerek összessége. Obiektíven megítéli például az ödéma kezelés hatékonyságát. A standardizáció itt is lényeges.
Egy jelzett, vízzel telt, erre standardizált edénybe helyezett láb által kiszorított víz volumenét méri. Olcsó és reprodukálható módszer, főleg bizonyos venoaktív szerek hatékonyságának a felmérésére alkalmas.
A műszer több száz, vízszintesen és függőlegesen elhelyezett optikai dióda és velük szemben található fototranzisztorok segítségével a lábszár pontos térfogatát képes kiszámítani a számítógép programján. Több mérés eredményét átlagolják. A módszer még nem elterjedt, alkalmazhatósága jelen pillanatban vitatott.
Egy talapzaton álló függőleges oszlopra rögzíthető és különböző magasságokban elmozdítható szalag, amellyel mindig azonos magasságban mérhetjük (centiméterekben) a vizsgált személyek lábának körfogatát a kívánt szinteken. A mérések alatt a beteg mindkét lábával a talapzaton áll.
IV. Mikrocirkulációs vizsgálatok
A hajszáleres keringés vizsgálatára alkalmas technikák (kapillármikroszkópia, laser Doppler áramlás mérés, transzkután oxigén, széndioxid-nyomás mérés, mikrolimfográfia) a vénás patológiában főleg a kutatásra használatosak. Tárgyalásuk meghaladja e könyv kereteit.
V. Invazív nyomásmérés: flebodinamometria
Invazív, egy lábháti véna punkcióját igénylő módszer. A tű végét nyomásmérőhöz csatolva méri különböző testhelyzetekben és mozgásokra a vénás nyomást. Az értékek jól korellálnak a fotopletismográfiás görbékkel. Manapság egyre ritkábban alkalmazzák.
VI. Radiológia: Flebográfia varikográfia, egyéb képalkotás
Egyre szűkül a flebográfia indikációja az IVB diagnosztikájában. Invazív, mellékhatásokkal járhat (fájdalom, ritkán kontraszt allergia, trombózis, sugárzás) , költséges. Bizonyos komplex esetekben, a mélyvénák pontosabb érintettségének a felmérésére (főleg rekonstruktív műtétek előtt), bizonytalan etiológiában, megmagyarázhatatlan rekkurenciákban, vagy a nem kielégítő ultraszonográfiás leletek esetén igényelhető. Az aszcendáló flebográfiában a lábháti felületes vénába fecskendezzük a kontrasztanyagot fölfele követjük és a képeket különböző szinteken készítjük. A retrográd flebográfiában a kontrasztanyagot katéteren keresztül a vena femoralis communisba adjuk és disztálisan követjük a mélyvéna billentyű elégtelenségének vagy hiányának a vizsgálatára.
Egy varix szelektív vizualizálására alkalmas, a VSP junkciójának lokalizálására, a recidíva okának kiderítésére használható. Ma ritkán használják.
Költséges, de a komplex vaszkuláris malformációk diagnózisában igen értékes módszerek, főleg a műtéti beavatkozások előtt elvégezve. (56. ábra, melléklet)
VII. Kivizsgálási szintek, stratégiák
A klinikai vizsgálatot követően a műszeres vizsgálatok segítségével megállapíthatjuk a CEAP stádiumok E, A és P elemeit, valamint felállíthatjuk a terápiás stratégiát. A különböző kivizsgálási szinteket azonban, a C stádiumok szerint választhatjuk meg:
C0S
Nincs látható vagy tapintható jele a vénás bántalomnak, de "vénás" ("flebopátiás") tünetei vannak a betegnek. Csak az ultrahangos módszerek (CW Doppler, duplex) képesek valóban kizárni a mögöttes vénás érintettséget. Ha kóros leletet találunk (reflux, dilatáció, okklúzió), azt az E, A, P elemeknek megfelelően kategorizáljuk. (Lásd "funkcionális flebopátia" cím alatt, 1. fejezet). Elvégezhető a fotopletiszmográfia, vagy pneumopletiszmofráfia is az izompumpa hatékonyságának megítélése céljából.
C1
Telangiektáziák, retikuláris vénák jelenléte. Általában klinikai vizsgálat és CW Doppler áramlásmérés elegendő. A tünetes formák (C1S) (fájdalom, nehézségérzet-fáradtságérzet) esetenként duplex vizsgálatot tehetnek szükségessé a saphena junkciók, a gastrocnemius vénák és mélyvénák feltérképezése céljából.
C2
Varixok bőrjelenségek nélkül. A varixok szűrésére CW Doppler alkalmas. A pontos etiológiai, anatómiai és kórélettani diagnózis azonban csak duplex segítségével lehetséges. Scleroterápia vagy műtéti beavatkozás esetén ("mapping") elvégzése kötelező.
C3
Ödéma. A vénás etiológia duplexel határozható meg. Néha egyéb funkcionális tesztekre, esetleg invazív módszerekre is szükség lehet.
C4-6 -KVE stádiuma
A duplex elengedhetetlen, különös figyelemmel a mélyvénák és perforánsok állapotára. Elégtelen diagnózis esetén (ritkán) kiegészítendő invazív tesztekkel. Az artériás áramlás CW Doppleres megítélése kötelező.
Varix rekkurencia esetén a duplex tisztázhatja a rekkurencia okát (lásd ott). Kétes esetekben, főleg a fossa poplitea bonyolult ágrendszerében szükség lehet a flebográfiára is. Terhességi varikozitás megítélését esete válogatja. Szükségesek az anamnesztikus adatok és a klinikai megjelenési forma ismerete. Fontos tudni, hogy a terhesség önmagában növeli a trombózis rizikót, különösen igaz ez a posztpartum időszakra. A kifejezett varixokat terhesség alatt többször is és posztpartum időszakban is duplexxel ellenőrizzük. A terhességet követően kb. 6 hónap alatt dönthető el melyek voltak a terhességi vénás elváltozások reverzibilis komponensei.
|