ALTE DOCUMENTE |
Az idült vénás betegségek (IVB) kezelésének célja a tünetek megszüntetése vagy enyhítése, a szövődmények megelőzése, illetve ha már kialakultak, azok szakszerű ellátása. Törekednünk kell a háttérben meghúzódó hemodinamikai elváltozások korrigálására. A helyes kezelési stratégia felállítása csak részletes anamnézis, klinikai vizsgálat, általános biológiai státus-felmérés és adekvát műszeres diagnosztika után lehetséges. A nem megfelelően indikált venoaktív gyógyszerek, a pontatlan hemodinamikai állapotfelmérés, a helytelen műtéti indikáció, a rossz műtéti technika, stb. azt a (helytelen) benyomást kelthetik, hogy ezt a betegcsoportot nem tudjuk igazán hatékonyan kezelni. A varikozitás esztétikai kérdéssé degradálása egyes orvosi körökben, tovább ronthatja ezeknek a betegeknek a jobb élethez való esélyeit. Pedig a rendelkezésünkre álló terápiás arzenál egyre hatékonyabb. A kezelési döntéshozásban számításba kell vennünk a beteg tüneteit, igényeit, általános egészségi állapotát-társbetegségeit, életkilátását, a vénás bántalom kiterjedését, stádiumát, kóreredetét, hosszú távú rizikóját (prognózisát), valamint a beteg lakókörzetében elérhető kezelési lehetőségeket egyaránt. Tisztában kell lennünk a különböző stádiumok terápiás javaslataival, amelyeket egyénre szabva, felelősségünk tudatában, alkalmazunk vagy esetleg mellőzünk. Ezeket a javaslatokat próbáljuk megfogalmazni az alábbiakban. Az egyes kezelési módozatokat (dőltbetűkkel) az ezt követő alfejezetekben tárgyaljuk majd sorra részletesebben.
A tünetmentes C1A stádiumban életmódbeli tanácsokat adunk a betegnek.
A tünetmentes C2A stádiumban, ahol nincsenek bőrelváltozások, ödéma, vagy mélyvénás trombózis az anamnézisben, életmódbeli változtatásokat, hosszabb állás, utazás esetén elasztikus kompressziós harisnyát javaslunk. Varixok esetén jó, ha kizárjuk az osztiális refluxot.
- A beteg óhajára kozmetikai célból kezelendő tünetmentes C1A és C2A stádiumokban javasolt a CW Doppler, de ha van rá lehetőség inkább a duplex vizsgálat elvégzése. Ha ezekkel a vizsgálatokkal kizárható a mélyvénás érintettség, a talált hemodinamikai elváltozások függvényében scleroterápia vagy valamilyen sebészi intervenció alkalmazható. A telangiektáziák, retikuláris vénák és az esetleges felfedhető mögöttes reflux, scleroterápiával, vagy esetleg lézerrel kezelhetők. Ez utóbbi hatékonysága nem egyértelműen elfogadott. A scleroterápia után pigmentáció maradhat vissza. Ha a beteg a felajánlott kezeléseket visszautasítja, venoaktív gyógyszerek, elasztikus kompresszió, életmód változtatások ajánlatosak. A mélyvénás érintettség esetén inkább konzervatív az álláspont. Jól szelektált esetekben kevés centrumban végeznek mélyvénás invazív beavatkozásokat (valvuloplasztikát, billentyű transzfert illetve balonos dilatációt) esetleg perforáns ligatúrát.
- A tünetes C1S-C5S stádiumokban a leírt stratégia alapján a duplex vizsgálatot követően eldönthető a helyes-, és a beteg által is elfogadott terápia. Kétségtelen, hogy a kiterjedt, tünetes, vagy előrehaladt stádiumú primer varikozitás sebészi indikációt jelent. Ez különösen érvényes a saphena törzs-varikozitásra. Ne feledjük, hogy klinikai vizsgálat során az esetek többségében a látható varixok csak saphena ágak. Ezek mögött azonban gyakran fellelhető ultrahanggal a saphena törzsek tágulata és elégtelensége is. Ha valóban csak ágvarikozitást találunk a duplex során, akkor választhatunk a scleroterápia vagy az ambuláns flebektómia között, figyelembe véve a helyi lehetőségeket és rutint. Mielőtt a sclerotizálást elkezdenénk kötelezően fel kell mérnünk tehát a saphena törzsek állapotát. Ha a műtét ellenjavallt, a scleroterápia kisebb megterheléssel járó alternatívát jelent. Bizonyos centrumokban a saphena törzsek hab-sclerotizálását is végzik, de ez a javallat nem egyöntetűen elfogadott.
- A sebészeti beavatkozás ellenjavallatai: a mélyvénás rendszer elzáródása, súlyos társbetegségek, obliteratív arteriopátia az érintett végtagon, koszorúérbántalom.
- Külön kategória a vénás eredetű lábszárfekély, C6 stádium kezelése. A vénás fekélyek gyakran elhanyagoltak, csak helyi-, vagy "házi" készítményekkel kezeltek. Jóllehet a láb trófikus zavarainak több mint 2/3-a vénás eredetű, a vénás fekélyek kezelése gyakran szakszerűtlen é 424j97e s teljesen mellőzi a hemodinamikai elváltozásokat figyelembe vevő funkcionális szemléletet. A betegek hetekig fekszenek kórházban, anélkül, hogy egyszer is valaki említené a kompressziós kezelés fontosságát például. Hasonlóan sok ulcus crurisos beteg egyáltalán nincs a vénás hemodinamika szempontjából kivizsgálva. Néha megdöbbentő az indolencia ezekkel a betegekkel szemben. Gyakran a beteg szociális helyzetére fogják az ulcus crurist. Természetesen számít a beteg hozzáállása, de az orvosnak mindent meg kell tennie, hogy legalább felvilágosítsa őt a lehetőségekről. A helyes terápiát itt is a háttérmechanizmusok felfedése kell megelőzze. Ezek a makrovaszkulatúrát is mikrovaszkulatúrát egyaránt érintik. Az anamnézis, klinikai vizsgálat majd duplex ultrahang elengedhetetlenek. Ha a differenciálásra szükség van, egyéb paraklinikai eljárársok, laboratóriumi vizsgálatok is szükségesek. Az életmód, a társbetegségek (pl diabetes mellitus) felfedése is fontos. Az alábbiakban sorra vesszük a fontosabb alapelveket, melyek legtöbbjét egy időben alkalmazzuk:
A gyógyszeres kezelés célja a vénás tónus, a hemokoncentráció, a mikrocirkulációs zavar, a fertőzések és a fájdalom befolyásolása. Fibrinolítikumok, hidroxirutosidák, mikronizált hesperidin-diosmin, prostaglandinok, sulodexid és pentoxifillin egyaránt alkalmazottak. Szükség esetén gyógyszeres fájdalomcsillapítást alkalmazunk.
A kompresszió minden betegnél szükséges. Bármilyen kezeléssel kombinálandó. Egy sor jótékony hatása van, főleg járáskor. Gyorsítja a fekély gyógyulását és csökkenti a rekkurenciák esélyét. Megvalósítható pólyával vagy speciális harisnyákkal. Első fázisban kevésbé (vagy non)-elasztikus, cink-oxidos (kis nyugalmi nyomás, nagy munka nyomás), vagy több rétegű pólyázás (3-4-5) javasolt. Ezeket a seb nedvezésétől függően napokig fent hagyhatjuk. A pólya nagyobb nyomást gyakoroljon a boka körül (kb 20-40 Hgmm), mely egyre csökken a proximálisabb részek fele. Felhelyezését meg kell tanulni, hogy azt a betegnek is el tudjuk mutatni. 0,6-0,8-as Doppler index esetén a kompresszió ellenjavallt. Ilyenkor érsebésszel kell konzultálnunk. A gumiharisnya (I, II, III kompressziós osztály) az elért eredmény fenntartására alkalmas. A beteget járásra buzdítjuk, illetve rehabilitációs programnak vethetjük alá. Fekvéskor végtagjait enyhén felemelve tartsa. Ha a beteg immobilizált, intermittáló pneumatikus kompressziós pumpával kezeljük, ha van hozzáférhetőség. A légzésgyakorlatok és mobilizáció (kompresszió alatti járatás) szintén fontos kiegészítő módszerek.
A helyi kezelés megkezdésekor figyelnünk kell az elhalt szövetek mennyiségére, az exsudátumra, a fertőzésre ( a fekély "aljának" az aspektusára) és a seb körüli bőr állapotára. A helyi kezelés célja a seb megtisztítása és tisztán tartása, a nedves mikrokörnyezet biztosítása, az infekció leküzdése és megelőzése (pl. lokális betadin oldat) és az epitelizáció stimulálása. A sebtisztítás (debridement), vagyis a nekrótikus szövetek és az exsudátum eltávolítása megtörténhet autolítikus, enzimatikus (készítményekkel) vagy mechanikai (mosás főleg fiziológiás só-oldattal, sebészi) úton. Az ezt követő helyi kezelés ideális követelményei: nem szabad beragadjon a sebbe, a sebfelületet nedvesen kell tartsa, a folyadék számára impermeábilis, de szellőző, a fertőző ágensekkel szemben ellenálló, a granulációt serkentő, fájdalom csillapító legyen. Ezeknek a követelményeknek összességükben egyik lokális készítmény sem felel meg. A sebgyógyulás fázisától függően választhatjuk meg az egyes komponenseket (alginátok, hidrokolloid kötszerek, habszivacsok, tüllök, filmszerű kötszerek, stb.) melyeknek skálája és ára széles határok között váltakozhat. Ha hasonló speciális kötszer nem áll rendelkezésünkre, a sebtisztítás utáni nedves körülmények megteremtése, a kenőcsös polipragmázia elkerülése és a gyógyszeres kezeléssel kiegészített kompressziós terápia sikert hozhat. Masszív fertőzés esetén célzott szisztémás antibiotikum adagolása javasolt. Kerüljük a helyi antibiotikumokat a gyakori allergia miatt. Ahogy a gyógyulás elindult, a fekély granulál és felületessé válik, alkalmazhatók az ún. biológiai rendszerek (vékony cellulóz vagy hialuronsavval bevont filmréteg), amelyek meggátolják a fekély felülfertőződését és tovább segítik a granulációt.
Az említett kezelési módozatokat kiegészítendő, a duplex vizsgálatot és a megfelelő indikáció felállítását követően, a hemodinamikai állapot sebészi esetleg scleroterápiás korrekciója következhet. A primer varixok okozta fekély jóval gyorsabban gyógyul a recidivák ritkulnak, ha a fontosabb reflux pontok és varixtörzsek sebészileg megoldhatók. Az a dogma, hogy egy ulcus crurisos beteget már nem lehet műteni, idejét múlta. Idősebb személyeknél, csak az elégtelen junkció ligatúráját indikáljuk helyi érzéstelenítésben. Már ez is gyorsítja a gyógyulást. Az ulcusok körüli, azokat tápláló perforánsok endoszkópos ligatúrája az utóbbi évek vívmánya. A kezdeti lelkesedést követően ma visszafogottabbak az indikációk. Poszt-trombózisban a mélyvénás műtéteket kevés, erre specializált centrum végzi, változó eredményekkel. A társuló felületes vagy perforáns elégtelenséget meg lehet oldani, ha ezek az erek már nem kollaterálisként szerepelnek és bennük a reflux dominál. Különösen eredményes lehet az endoszkópos perforáns ligatúra. Természetesen alapfeltétel a mélyvénák átjárhatósága. A bőr plasztika (57. ábra, melléklet) kiegészítheti ezeket az eljárásokat. Sok módszer ("graft") ismeretes, részletezésük meghaladná e könyv kereteit.
A leghatékonyabb lenne a megelőzés, a primer varixok és mélyvénás trombózisok adekvát kezelésével.
- Tervezett terhesség esetén a már meglévő varixok megoldásával kapcsolatos álláspont nem egyértelmű. Sokan azt tanácsolják, hogy meg kell várni az utolsó szülést a műtéti kezelést csak ezután érdemes elvégezni. Kétségtelen, hogy közvetlenül a terhesség előtt elvégzett műtét gyakori rekkurenciával jár. Ha azonban előrehaladott törzs-varikozitással találkozunk, ami terhesség alatt sokat súlyosbodhat és trófikus zavarokhoz vezethet, a terhesség előtti műtét a javasolt. A műtétet követően egy néhány hónapos biztonsági periódus után lehet vállalni a terhességet. A kompressziós kezelés az egész terhesség alatt kívánatos.
- Az idős kor önmagában nem ellenjavallata a varix műtéteknek, ha erre egyértelmű az indikáció (progresszív jellegű, C4-C6 primer varikozitás, amely konzervatív módszerekkel nem befolyásolható hatékonyan). Nem föltétlenül kell törekedni a teljes varix műtétek formáira, gyakran a fő reflux pont kiiktatása (pl. crossectomia), vagy flebektómia, scleroterápia elegendő a tünetek enyhítésére, a progresszió lassítására, az ulcus recidívák megelőzésére. Fokozottan kell azonban figyelnünk a társbetegségekre, különös tekintettel a diabetes mellitusra, mobilitási zavarokra, az instabil koszorúér-bántalomra stb. Döntésünket a szakorvosi vizsgálatok birtokában egyénre szabva kell mérlegelnünk. Tekintettel arra, hogy a vena saphena magnat gyakran használják coronária by-pass műtétekre, arra kell törekednünk, hogy az ép véna szakaszokat sose távolítsuk el. Egy varixos saphenát azonban nem lehet by-pass műtétre felhasználni.
- A páciens követése és informálása alapvető feladatunk. Az időnkénti ellenőrzések műtétet követően is ajánlottak.
I. Életmód terápia
A vénás beteg nem szabad passzív szemlélője legyen a betegségének. Meg kell őt tanítani, hogyan tudja állapotát saját maga javítani, tüneteit enyhíteni, illetve a szövődményeket elkerülni. Az életmód terápia részét képezi a kezelési stratégiának, nem költséges és majdnem mindenkinél alkalmazható, a beteget aktívan bevonva a gyógyítás folyamatába. Összetevői: bizonyos fizikai aktivitások, mobilizálás, hideg alkalmazása, poszturális manőverek, fizioterápia. Az életmód terápia célja a vénás nyomás csökkentése a gravitáció ellenébe hatva (pl. lábak felemelése), a vénás tónus fokozása, a vénás pumpa aktiválása, a boka-izület mobilitásának megőrzése, javítása, az általános mentális és fizikális jólét biztosítása.
A krónikus vénás beteg járatása alapvető. A gyaloglás élettani hatásai jól ismertek: a plantáris vénás plexusok összenyomásával, valamint a lábszár izületi-izompumpa aktivációjával jelentősen csökken a vénás túlnyomás, javul a vénás visszatérés és a folyadék reabsorbció. Így például álló helyzetben levő 85 Hgmm-es vénás nyomás járáskor 25 Hgmm-re csökken, ami 30 Hgmm-es kolloidoszmótikus nyomás mellett elősegíti a folyadék visszaszívódást A betegnek törekedni kell munkahelyén, szabadidejében többet gyalogolni. A súlyos vénás elégtelenség esetében a gyaloglás kompresszióval együtt alkalmazandó. A vénás kiürülés a boka plantár-flexiója alatt történik (pl. lábujjhegyre állás). Az extenzió a gastrocnemius izmok tapadásánál (főleg annak hipertrófiája esetén) a v. poplitea kompresszióját okozhatja, amelyet duplex vizsgálatok demonstrálnak.
A vénás torna elvégzendő napi kétszer, reggel és este. A mély légző mozgások a torna elején és végén javítják a vénás visszaáramlást. A beteg először álló helyzetben többször (10-15), ritmikusan lábujjhegyre emelkedik majd sarkára visszaereszkedik. Ezt követően a beteg hanyatt fekszik, lábait kinyújtja, majd külön-külön, térdeit behajlítva a medence fele közelíti aztán a plafon fele kiegyenesíti lábát, majd lassan visszaengedi az ágyra. A két kezével közben enyhe masszírozó mozgást gyakorol a bokától a lábszár és comb fele. A gyakorlat lábanként 10-15-ször is elvégezhető, a nagy izületeket mobilizálja. Ezután a lábakat megemelve kb. 60 fokos szögben a bokaizületből körkörös és pedálozó (flexió-extensió) mozgásokat végeztetünk, majd a lábujjakat hajlítjuk, feszítjük, gyakorlatonként 30 másodpercig.
Nem minden sport tevékenység jótékony a vénás keringésre. Javasolt sportok az izompumpát és légző mozgásokat aktiváló, dinamikus mozgástevékenységek, mint:
-gyaloglás
-vízben gyaloglás
-kocogás sima talajon
-futó sízés
-úszás hideg vízben
-kerékpározás (a vena saphena parva varikozitás esetén kompressziós harisnyával)
A statikus (teke, lövészet, stb.), a fokozott hasűri nyomásfokozódást létrehozó (súlyemelés), a vénás pumpa kiesését okozó (sízés), a vénás véroszlop hirtelen gravitációs terhelését eredményező (tenisz, kosárlabda, kézilabda, volé) és a gyakori sérüléssel járó (football, rögbi) sportok relatíve ellenjavalltak. Néha a teljesítménysportok varikozitást okozhatnak arra hajlamos egyéneknél. Figyelembe kell vennünk, hogy a traumával járó sportok varix ruptúrát, tromboflebitiszt okozhatnak.
A végtagok megemelése 200%-al (!) növeli a visszaáramlást. Napközben 3x20 perces, 300-os megemelése a lábaknak jelentősen csökkenti a vénás ödémát időseknél. Ajánlatos éjszakára a hálószoba ágyának lábait 10-15 cm-el megemelni, ami kb. 100-os egyenletes emelkedést biztosít.
A hidegnek reflexes vénás összehúzódást okozó- és lokális gyulladáscsökkentő hatása van. A lábak hidegzuhannyal történő lemosása csökkenti az ödémát és enyhíti a tüneteket. Ezzel szemben a melegnek nemkívánatos hatásai vannak a venodilatáció következtében. Ezért a túlzott napozás kerülendő (közvetlen beavatkozás után fokozhatja a pigmentációt). A szauna sem javasolt. Nem túl súlyos esetekben hideg fürdővel kombinálva, rövid ideig alkalmazható.
A víz jótékony hatását a vénás és limfás rendszerre, már ősidők óta tudták és empirikusan alkalmazták az orvosok és páciensek. A szövődmények elkerülése végett, azonban jó, ha orvos és beteg egyaránt ismeri a pontos hatásokat, javallatokat és ellenjavallatokat. A helyesen alkalmazott hidroterápia hatékonysága az IVB kezelésében B szintű evidencia. A víznek önmagában a hőmérséklete (ne legyen meleg) illetve a hidrosztatikai nyomása jótékony hatású. A vízben való aktív mozgás már a beteg otthonában is megvalósítható. A további "gyógyhatások" a természetes fürdők vizeinek ásványi anyag tartalmából és kigőzölgéseiből adódnak. Lényeges a nyomelemek jelenléte és koncentrációja is. Bizonyos ásványok és nyomelemek jelenléte a természetes borvizekben különösen jótékony a vénás és limfás rendszerekre. Így például a bróm és jód sók elősegítik a folyadék visszaszívódását az ödémás szövetekből, a kénnek gyulladás-csökkentő hatása van, a vas fokozza a vénás tónust és stressz oldó hatással bír, a calcium sulfát stimulálja a vénák kontraktilitását, a radioaktív kisugárzás nyugtató, görcsoldó, fájdalom csillapító, a szénsav tonizáló stb. Az erdélyi szénsavas borvízfürdők és mofetták (Kovászna, Bálványos, Szentimrei "büdös", stb.) kitűnően alkalmasak erre a célra. A fürdőkezelést a lehetőségektől függően évi kétszer javasolt elvégezni, tavasszal, ősszel, legalább 3 hónapos időközökben. A kezelést legalább 2-3 hétig kell folytatni, ideális esetben szakavatott felügyelet mellett. Az aktív ulcus cruris relatív ellenjavallatot jelent.
A láb és boka izületek passzív mobilizálása javítja a vénás visszatérést. Ez különösen érvényes, ha ezek az izületek rögzültek (ankilózis), amely önmagában is súlyos vénás elégtelenséget okozhat. A korrekció ugyanakkor csökkenti a vénás fekélyek recidíváit.
A manuális vénás drenázs (döntően a Vodder féle technika) célja a fiziológiás interszticium-kapilláris-felületes véna-mélyvéna irányába ható nyomásgrádiens helyreállítása. Más szóvak ez a technika az ödémák felszívódását és a felületes vénák mélyvénákba történő beömlését segíti elő. A masszázs manővereket légzésgyakorlat közben háton fekvő betegen craniál-caudál irányban végzik, először a sapheno femorális junkciót kiürítve, majd a comb perforánsokat, hason fekve pedig a sapheno-poplitea junkciót, lábszári ágagkat és talpi vénákat. A mozgások merőlegesek a vénára, a nyomás erősség legnagyobb az szájadékok szintjén, egy ülés időtartama kb. 45 perc. Mélyvénás trombózisban, felületes tromboflebitiszben, vénás fekélyben ellenjavallt. Kombinálható a vénás tornával.
A manuális limfás drenázs elsősorban a limfödéma bázisterápiája. Ezek a proximál-disztál irányú finom mozgások a nyirokcsomókat és nyirokutakat tehermentesítik. A flebolimfödémában fontos szerepe lehet a limfás komponens enyhítésében. Megtanulása és alkalmazása szakképzett személyzetet igényel. Az intermittáló pneumatikus kompressziós pumpák csak fenntartó kezelésre alkalmasak.
Az eddig tárgyalt módszerek szervezett formában, ideálisan vénás csoport- rehabilitációs programok és intézetek keretében valósíthatók meg. Ehhez megfelelően képzett egészségügyi személyzetre, és felszerelt, szabadtéri valamint belső feltételekkel is rendelkező intézetre van szükség. A csoport-terápiában kiválasztott betegek homogének kell legyenek a betegségüket illetően. Orvosi felügyelet mellett végezhető csoportos gyaloglás, vénás torna, légzési gyakorlatok, stb. Folyamatos tanácsadás és a csoportos aktivitás a beteg együttműködését javítja. Megtaníthatók az otthoni gyakorlatok, a fáslizási technika egyaránt. A tudat, hogy nincs egyedül, a betegen pszihésen is nagyot lendít.
Az idült vénás betegségek megelőzése magában foglalja az alábbi életmódbeli tanácsokat:
A vénás visszaáramlást elősegítő rendszeres fizikai aktivitás (pl. gyaloglás)
Preventív kompresszió a magas rizikójú egyének esetében, álláskor, üléskor, terhesség alatt
Megfelelő lábbeli (ne legyen túl magas vagy túl lapos sarkú) és ruházat (ne legyen túl szoros) viselete
A testsúly normális határok közötti megőrzése
A túlzott napozás, meleg kerülése
A lábak időszakos megemelése, hideg zuhannyal való lemosása
Bizonyos sportok kerülése
Ezek a tanácsok egyébként az általános egészségi állapot fenntartásában is fontos szerepet játszanak.
II. Kompressziós terápia
A passzív és aktív kompresszió (lásd alább) az akut és krónikus vénás betegségek tüneteinek és jeleinek kezelésében alapvető fontosságú és a vénás fekélyek gyógyításának leghatékonyabb módszere. Évszázadok óta ismert, alkalmazása egyszerű és célravezető. Habár nem kezeli az okot, de a kórélettani szempontból központi szerepet játszó vénás hipertenziót korrigálja. Tüneti kezelésnek tekinthető tehát. A vénás és limfás bántalmak kezelésének sarokköve. Ennek ellenére bizonyos orvosi körökben gyakran lényegileg kevésbé ismert, leértékelt és teljesen elhanyagolt. Hiányzik a beteg korrekt informálása és oktatása. Nem csodálkozhatunk, ha a kompressziót alkalmazó betegek több mint fele helytelenül alkalmazza azt. Ha megfelelően használja viszont, egy egész életre "barátjává" válhat. Sajnos a krónikus vénás betegségek egy része életre szóló krónikus bántalom, ezért kezelése élethossziglan folytatódik. Az orvos karizmája és szakértelme még a legszkeptikusabb betegeket is meggyőzheti a kompresszió fontosságáról és alkalmazásáról. A kezelés lényegének megértése szempontjából, jó ha áttekintjük a fontosabb élettani és kórélettani vonatkozásokat.
Kompresszió alatt a végtagok vénás és limfás bántalmainak kezelésére alkalmas külső nyomást értjük, mely megvalósítható a végtag körül felhelyezett különböző (elasztikus vagy merev) anyagokkal. Elkülönítendő az aktív elasztikus kompresszió - mely rugalmas anyagból készült fáslival vagy rugalmas (elasztikus) harisnyákkal kivitelezhető és amely kapcsán nyugalomban is kompresszió jön létre - a passzív non-elasztikus kompressziótól ("kontenció"), mely rugalmatlan fáslival vagy zink-oxidos Unna "csizmával" valósítható meg és minek kapcsán a nyugalmi nyomás elenyésző, de járáskor a munkanyomás nagy. Ez utóbbi döntően a mélyvénás trombózisok akut fázisában illetve a lipodermatoszklerózisok, ulcus crurisok kezelésében használatos.
A kompresszió hatására a felületes és mély szövetekben fellépő nyomásemelkedés (interszticiális nyomás) ellensúlyozza az ödéma kialakulásáért felelős vénás és kapilláris hidrosztatikai nyomásfokozódást, ugyanakkor kiüríti a vénás rendszereket elősegítve az ödémák felszívódását. A kompresszió hatására kialakuló nyomás tehát alapvető. Ennek mértékét a fizikában ismert Laplace törvény szabja meg, ami kimondja, hogy a nyomás egyenesen arányos a kompressziós anyag falának feszülésével (T) és fordítottan arányos a kompressziót igénylő végtag szakasz körfogatának sugarával (r):
P=T/r
A fáslizásra alkalmazott módosított Laplace törvény így szól:
P=Tn/ra
ahol az "n" az alkalmazott rétegek számát, "a" pedig a fásli szélességét jelenti.
Ebből az egyenletből egy sor gyakorlati következtetés vonható le. A falfeszülés (T) a fásli vagy harisnya elasztikus tulajdonságaitól és a láb izom- aktivitásától függ. Az elasztikus anyagokra jellemző, hogy erő hatására hosszanti és harántirányban megnyúlnak, majd eredeti méretük visszaállítása irányába ható erővel feszülnek az alattuk levő szövetekre. Az eredeti méretükhöz viszonyított maximális megnyúlási képességük szerint a fáslik feloszthatók kis megnyúlású (relative non-elasztikus, 70%-os megnyúlás), közepes megnyúlású (70-140%-os) és nagy megnyúlású (nagyobb mint 140%, nagyon elasztikus) fáslikra. A non-elasztikus (merev) kötszerek gyakorlatilag nyújthatatlanok. A harisnyák közepes megnyúlású fáslikhoz mérhető elaszticitásúak. Minél nyújthatóbb (vagy elasztikusabb) egy fásli annál nagyobb a nyugalmi falfeszülése, annál nagyobb nyugalmi nyomást gyakorol a végtagra. Természetesen minél jobban ráhúzzuk a lábra (minél hosszabbra nyújtjuk felhelyezéskor) annál nagyobb lesz a nyugalmi nyomása. A járáskor létrejövő munkanyomás ilyenkor enyhébb, mert az elaszticitás folytán a fásli kitágul. Ezzel szemben a non-elasztikus fáslik nyugalomban elhanyagolható nyomást gyakorolnak a szövetekre, így viselhetők éjjel nappal, járáskor viszont merev csőként működnek, erőteljesen megnövelve a munkanyomást. Gyalogláskor a lábszárizmok összehúzódásakor megemelkedik a szövetek nyomása, ezt hívjuk munkanyomásnak. Minél kevésbé elasztikus egy kompresszió, annál kevésbé tud kitágulni járáskor, annál nagyobb munkanyomást hoz létre. Szintén a képletből érthető meg, hogy azonos T érték esetén a végtag körfogatának növekedése a nyomás fokozatos eséséhez vezet. Ez egyébként élettani elvárás a disztál-proximál irányba való keringés fenntartására. Ugyanezt segíti a gyárak által biztosított fokozatos falfeszülési csökkenés a bokától a comb fele haladva. Minél több réteget helyezünk föl, az annál kisebb elaszticitással jár és annál nagyobb munkanyomást hoz létre. Egy fásli minél keskenyebb, annál nagyobb nyomást gyakorol a szövetekre. Az elasztikus harisnyák közepes vagy nagy elaszticitással rendelkeznek.
A kompresszió élettani hatásai:
- A vénák szintjén: csökkenti a vénák átmérőjét, csökkenti a refluxot, csökkenti a vénás nyomást, fokozza a vénás áramlási sebességet, javítja az izom-pumpa funkciót (elsősorban a kis elaszticitású fáslik), csökkenti a végtag vénás volumenét, elősegíti a trombusok rekanalizációját (fibrinolítikus hatás).
- A limfás rendszer szintjén: növeli a limfás visszatérést.
- Az artériák szintjén: kezdetben csökkenti a bőrperfúziót, majd az ödéma múltával javítja a bőr mikrocirkulációját (normális artériás keringés esetén).
- A szövetekben: növeli az interszticiális nyomást, elősegítve az ödémák felszívódását, csökkenti a szövetek protein tartalmát, puhítva a lipodermatoszklerózist.
-Enyhe fájdalomcsillapító, javítja az izomtónust, enyhíti a panaszokat, védi a bőrt.
Elasztikus fáslik
Az elasztikus harisnyák és fáslik anyagai váltakoznak az elaszticitás, az ellenálló képesség és a bőr tolerabilitás szempontjából is. Lehetnek pamutból, nylonból (poliamid, poliuretan), gumiból, stb. Újabban az elasztikus rostokat pamut cérnával vonják be, ami növeli tolerálhatóságukat. A fáslik hamar elhasználódnak gyakran kell őket cserélni. A harisnyákat évente átlagban 2-3 alkalommal.
A fáslik nyújthatóságuk (elaszticitása) szerint a fentebb említett három kategóriába sorolhatók (kis-, közepes- és nagy megnyúlású fáslik). Szélességük lehet 6-8-10-12 cm. A lábra elegendő a 6-8 cm, míg fentebb szélesebb fáslira van szükség. Lehetnek tapadósak, vagy nem tapadósak. Néha négyszögig nyújtható jelek segítenek a helyes nyomás elérésére.
Az elasztikus (közepes, nagy megnyúlású) fáslizást ajánlatos mindig reggel elvégezni. A lábat enyhén plantárflexióban tartva, a fáslizást a lábujjak tövénél kezdjük, fölfele haladva "föl-le-föl" irányban a bokát befogjuk, majd a sarkat is. A nyomás értéke a láb és boka szintjén kell, hogy legyen a legmagasabb, majd felfele fokozatosan csökkenjen. A lokális nyomást emelhetjük, ha a belboka mögötti gödörbe, vagy a kívánt helyre (fekély fölé) vatta-párnát, vagy speciális habszivacsot helyezünk (a görbület sugarát csökkenti). Ha a görbület sugarát növeljük (pl Achilles ín mellé helyezett párnák) a Laplace törvény alapján a nyomást csökkentjük. A párnák lehetnek hidrofil vagy hidrofób anyagokból. A lábszáron az átfedések lehetnek ferdék (spirális fáslizás), 1-2 cm-es szabad széllel (hézag sehol nem maradhat), vagy 8-as alakúak ("kalász", "halcsontozat" mintát kölcsönözve a felhelyezett fáslinak).(18. ábra) A pólyázás másik technikája a meneteket a bokán indítja, de aztán lemegy az ujjakig, majd visszajön a sarokig és úgy halad fölfele. Ha a fásli túl hosszú és elértünk a kívánt proximális pontig, el lehet vágni, hogy ne helyezzünk fölösleges rétegeket a proximális végre, amely leszoríthatja a vénás áramlást, nyomot hagyva a bőrön. Az elasztikus pólyákat éjszakára le kell venni (nagy nyugalmi nyomás) és nem szabad alkalmazni súlyos érszűkület (DI kisebb mint 0,8-0,6), váladékozó kiterjedt bőrléziók, abcessus, flegmone esetén. Általában a kezelés aktív szakában (kifejezett ödéma) , vagy szövődmények esetén (nyílt lábszárfekély) alkalmazzuk, az elért eredmény fenntartására az elasztikus harisnyákat használjuk. Az a fásli, amelyik a bokánál, vagy a térdhajlatnál összegyűrődik a beteg számára elviselhetetlenné válik, kisebesedhet a bőre. A rugalmas pólyát fölhelyezés előtt rácmentesen tekerjük föl. A bokán ne legyen több menet, mint máshol, ne húzzuk meg jobban a fáslit itt (kisebb átmérő önmagában nagyobb nyomást eredményez). Ha csak lábszárat pólyázunk, arra lehetőleg két réteget tegyünk, az egyik menetei keresztezzék a másikat. Adipózus combra nem lehet fáslit feltenni. Ilyenkor a lábszárat fáslizzuk, majd erre húzzunk fel egy lágyékig érő harisnyát. Térden fölüli pólyázás esetén tegyünk védőlapot a térdhajlatba. Idős, gyenge mobilitási képességű egyéneknél inkább elasztikusabb fáslit (nyugalomban is hat), mobilisabb fiatalabb betegeknél kevésbé elasztikus fáslit javasolunk. Minél kifejezettebb az ödéma, annál kevésbé elasztikus pólyát és annál több réteget alkalmazzunk. Ilyenkor a járás elengedhetetlen a hatás eléréséhez. A fáslit hagyhatjuk néhány órára vagy napokig, egyénileg eldöntve. Végül, gyakran ütközünk a beteg elutasításába. Helyes informálással, a technikai részletek elmagyarázásával elnyerhetjük a beteg bizalmát.
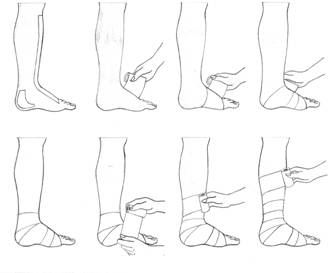
18. ábra: A fáslizás leggyakrabban használt technikája (részletesen a szövegben)
Non-elasztikus kompresszió
A nem elasztikus kompresszió vagy rövid megnyúlású pólyákkal vagy zink-oxidos Unna pólyával (géz) valósítható meg. Főleg nyílt lábszárfekély vagy akut mélyvénás trombózis esetén alkalmazandó, felhelyezési technikája a leírttal azonos, de az inelasztikus fáslit mindig feszülés nélkül helyezzük fel, egyszerűen rápólyázva a lábra. Alkalmazható az ún. Fischer technika, amely egy módosított Unna csizma: a lábra és lábszárra helyezett zink-oxidos fásli fölé egy kis-megnyúlású, 10 cm széles fásli rétegét helyezzünk, amelyet a comb fele egy tapadós, szintén kis megnyúlású réteggel folytatunk.
Elasztikus harisnyák
A kompressziós harisnyák elaszticitása a közepes megnyúlású pólyákénak felel meg hozzávetőlegesen. A harisnyák osztályozhatók a kompressziós fokozatuk, hosszúságuk és méretük valamint az anyaguk szempontjából.
-A kompressziós fokozatot az a nyomás (Hgmm-ben mérve) határozza meg amit a harisnya a boka szintjén kifejt. Eszerint négy kompressziós fokozat különíthető el, de a pontos nyomásértékek országonként változnak, és egy európai standard is körvonalazódik (10. táblázat):
10. táblázat. Az európai kompressziós fokozatok összehasonlítása (Hgmm-ben)
|
Osztály |
Német |
Francia |
Svájc, Olasz |
Angol |
EU |
|
I | |||||
|
II | |||||
|
III | |||||
|
IV |
|
Látható, hogy a legnagyobb nyomásértékek a német rendszerben vannak, de nagyjából megegyeznek ezzel az olasz, svájci és európai standardok is. A franciák jóval kisebb értékeket használnak, az angolok a kettő között vannak. Kétségtelen, hogy a német tapasztalat a legnagyobb ezen a téren. A cégek által gyártott harisnyák szigorú standardoknak kell megfeleljenek, amelyeket bonyolult műszeres vizsgálatokkal tesztelnek több mint 30 éve (RAL-GZ 387). A harisnyákat a biztosító téríti, szerepelnek a gyógyszer listákon. Általában elfogadott, hogy a 18 Hgmm alatti harisnyák prevencióra használatosak (A osztálynak is nevezik, antitrombótikus elasztikus harisnyák), az e- fölöttiek pedig terápiára. A nyomás fokozatosan csökken fölfele: 100% a bokánál, 70% a lábszáron, 40% a combon. Fontos tudni, hogy a DEN (denier) nem azonos a kompressziós nyomással, az csak a rostok vastagságának (számának) jellemzésére használatos (pontosabban a denier vagy decitex 9 km, illetve 10 km rost grammban kifejezett súlyát jelenti). Nem helyettesíthető tehát a DEN a kompressziós fokozatokkal. A nagyobb Den szám vastagabb harisnyát jelent, de nem föltétlenül nagyobb kompressziós fokozatot. A 15 Hgmm alatti harisnyák hatékonysága megkérdőjelezett. A IV kompressziót gyakorlatban igen ritkán használnak.
- A hosszúság alapján egy sor standard modell létezik az alsó végtagi harisnyákra:
-térd-harisnya (A-D kóddal jelölik)
-comb-középig érő (A-F, gyakran öntapadós szilikonnal a végén)
-egész combhosszában (A-G)
-féloldali nadrágharisnya (A-T, csípőn rögzül féloldalt)
-kétoldali nadrágharisnya
-terhesharisnya
A III, IV kompressziós fokozatú harisnyák a lábujjaknál nyitottak, az ujjak túlzott nyomásának elkerülése végett.
- A méretet mindig egyénre szabva kell meghatározni, megmérve a láb körfogatát különböző magasságokban (lábfej, sarok-boka, boka, lábszár alsó, középső, felső harmada, comb) és a talált értékeket táblázatban megfeleltetve a különböző méreteknek (S, M, L, XL, XXL, XXXL). Igen deformált láb esetén vannak országok ahol speciális méretre készítenek harisnyákat. Törekednünk kell arra, hogy harisnya előtt a betegnél fáslizással csökkentsük az ödémát.
A harisnyákat reggel, felkelés és tisztálkodás után kell felvenni. A nyitott végű harisnyák felhúzását könnyíti egy előzetesen felhúzott selyem-zokni, amelyet majd az ujj-nyíláson távolítunk el. Léteznek a felhúzást elősegítő fém szerkezetek is. Könnyebb a harisnyával bánni, ha a beteg gumikesztyűt visel (így a körmeivel sem sérti a harisnyát). Egyes betegek pamut borítót viselnek a harisnya alatt. Hosszú harisnyákat, ha nincs segédeszköz, könnyebb felhúzni, ha sarkukig kifordítjuk, majd a sarok felhúzása után a felsőbb részeket visszafordítjuk a lábra. Éjszakára levetetjük. Kerüljük a kenőcsök alkalmazását a harisnya alatt. Gyakran kell kézzel mosni. 4-6 hónap után minősége megromlik, ki kell cserélni. Nyáron is kell viselni. A pamut anyagot is tartalmazókat a betegek jobban tolerálják. Még mindig jobb néhány órát reggeliben viselni egy harisnyát, mint egyáltalán nem viselni. Egyre gyakrabban javasolnak csak lábszár harisnyát a megfelelő kompresszióval. Úgy tűnik hatékonysága azonos a comb-harisnyákéval, de tolerálhatósága sokkal jobb. Megint csak jobb egy lábszár harisnyát viselni rendszeresen, mint nem viselni semmit. Időseknél gond lehet a harisnya felhúzása, ilyenkor inkább I. fokozatú lábszár harisnyát javasoljunk, amelyre szükség esetén még rá lehet húzni egy I. fokozatút. Ilyenkor az eredő nyomás megfelel a II. fokozatnak. A Den-nel jelölt harisnyák kompressziós fokozata megbízhatatlan, ezért használatuk nem szabályozott. A harisnya felhelyezése előtt figyelnünk kell: a bőr állapotára, a perifériás pulzusokra (esetleg nyomás mérés), a vénás rendszerre, izületi bántalmakra, valamint az általános (pl. szívelégtelenség) állapotra egyaránt.
A kompressziós kezelés hatékonyságát akut és krónikus vénás betegségekben az egyéni tapasztalaton túl számos tanulmány támasztja alá. A kompresszió típusa, az alkalmazás módozata és időtartama a klinikai állapottól függően egyénileg eldöntendő.
Általánosságban elmondható, hogy a fáslizás átmeneti jellegű és a terápia első fázisát képezheti műtét után, scleroterápia után, mélyvénás és felületes tromboflebitiszekben, a KVE dekompenzált fázisaiban (ödéma, lipodermatoszklerózis, aktív fekély). Az egyensúly helyreállítása után (pl. láb lelohadása, fibrózis felpuhulása, ulcus cruris behámosodása) az elasztikus harisnyák használatosak az állapot fenntartása érdekében. Ma már sok esetben alkalmaznak eredménnyel kis-megnyúlású elasztikus harisnyákat az első fázisban is. A harisnyákat a klinikai stádium szerint megválasztott kompressziós osztály szerint alkalmilag javasolják megelőzés céljából (hosszú állás, utazás, átmeneti trombózis tizikó), vagy C0-C2 stádiumokban, középtávon javasolják műtét, scleroterápia után, terhesség alatt és hosszú távon KVE-ben (C3,C4-C6 stádiumokban). Mélyvénás trombózist követően minimum 1-2 évig ajánlott. Az etiológiai kezelést mindig társítani kell, hacsak lehetséges. Ne ragaszkodjunk mereven az előírt kompressziós fokozathoz, még mindig jobb egy alacsonyabb kompressziós fokozat viselete, mint az indikált fokozatú harisnya szekrényben tartása. Általában elegendő a térdharisnya, ennek jobb a tolerálhatósága is. A kezdetben kisebb kompressziós fokozatú harisnya később nagyobb kompressziójúra cserélhető. A harisnya viselete íratlan "szerződés" kell legyen orvos és paciense között. Kezdetben gyakoribb ellenőrzések szükségesek, a hibák felfedése és tanácsadás végett. A betegnek lehetőség szerint meg kell mutatni hogyan vegye fel harisnyáját. A bosszantó, sárgás színű, műszálas harisnyák jórészt a múlté. A mai mikroszálas textil technológiai esztétikus és tolerálható kompressziós harisnyákat hozott létre.
2003-ban az irodalmi adatok elemzésével és szakértői bizottság bevonásával konszenzus dokumentum született a kompressziós terápia indikációit illetően. A nagy randomizált kontrolált vizsgálatok meta-analízise során talált homogén eredményeket (ezek tehát egyértelműek) A szintű indikációknak nevezik, a kisebb tanulmányok, vagy csak egy randomizált kontrolált vizsgálatok következtetéseit (ezek feltehetően igazak) B szintűnek, míg az obszervacionális tanulmányok javaslatai C szintűek. A jövőben kivitelezendő megfelelően megtervezett tanulmányok valószínűleg az összes indikációs szinteket A-ra fogják változtatni. Az alábbi táblázatban összefoglaljuk a fontosabb javaslati szinteket a CEAP stádiumok szerint:
11. táblázat: Az elasztikus fáslik és különböző kompressziós fokozatú harisnyák (I-III osztály) javallati szintjei (A, B, C)
|
Klinikai állapot |
Elasztikus pólya |
A osztály (preventív) |
I osztály |
II osztály |
III osztály |
|
C0,C1, tünetes |
B |
B | |||
|
C1, scleroterápia után |
B |
||||
|
C2, tünetmentes |
C | ||||
|
C2, tünetes |
B |
C |
|||
|
C2, terhesség |
B |
B | |||
|
C2, műtét után |
B |
B |
B |
B |
|
|
C2, scleroterápia után |
C |
C |
B-C |
||
|
C3 |
B | ||||
|
C4 |
B | ||||
|
C5 |
B |
B |
B |
||
|
C6 |
A(többrétegű) |
B | |||
|
MVT prevenció |
A-B |
A-B | |||
|
MVT terápia |
B |
B |
B |
||
|
FT terápia |
B |
B | |||
|
PTS prevenció |
A |
||||
|
Limfödéma |
B |
C |
C |
MVT = mélyvénás trombózis, PTS = poszt-trombótikus szindróma, FT = felületes tromboflebitisz
A táblázatból kiolvasható, hogy A kategóriájú indikáció csak az ulcus cruris kezelésében, a MVT és PTS prevenciójában van, de a B osztályok figyelembe vételével az indikációs terület jóval szélesebbé válik. Ugyanakkor a mindennapi praxisban ritkán sikerül a beteget a túl magas kompressziós fokozatú harisnya viseletére rábírni. Ilyenkor hasznosabb egy alacsonyabb fokozatút felírni esetleg később rátérni a magasabb fokozatra. A kompressziós kezelés ellenjavallatait már részben érintettük, de ismételten hangsúlyozzuk, hogy idős, előrehaladott izületi bántalomban szenvedő betegnél különösen vigyáznunk kell, maximum antitrombótikus harisnyát alkalmazhatunk.
- Abszolút ellenjavallatok:
- specifikus indikáció hiánya
- imobilitás (esetleg antitrombótikus preventív harisnya)
- súlyos bőrbántalmak (ekcéma, nedvezés, infekció, cellulitis, stb.)
- társuló obliteratív arteriopátia (a határ a 80 Hgmm alatti nyomás, vagy 0,5 alatti Doppler index)
- Relatív ellenjavallatok
-fásli esetén: nagyon nedvező sebek
-harisnya esetén: allergia, intolerancia, dermatoszklerózis, anatómia deformitások, a harisnya felhúzásának kivitelezhetetlensége.
III. Venoaktív gyógyszerek, flebotrópikumok, flebotrófikumok
A venoaktív gyógyszereket hosszú évekig empirikusan használták, sokan hatástalannak tartották, mások a vénák tónusra kifejtett hatásukat hangsúlyozták (innen a "venotónikum" elnevezés). Ehhez képest ma már komolyabb kettős vak, randomizált tanulmányok bizonyítják, hogy bizonyos csoportoknak egyértelmű antiödémás, vénás fájdalomcsillapító, gyulladáscsökkentő, az IVB tüneteit pozitívan befolyásoló és a lábszárfekély gyógyulását elősegítő hatásuk van, ily módon a krónikus vénás betegségek kezelési stratégiájának állandó, a kompressziót, a sebészi beavatkozásokat és scleroterápiát kiegészítő részét képezik. Tudni kell, hogy a rendelkezésre álló szerek nem gyógyítják, vagy nem előzik meg a vénás bántalmakat, hanem döntően tüneti gyógyszerek. Ugyanakkor a progresszióért felelős krónikus gyulladásos folyamatokat fékezik ezáltal lassítva a tünetek súlyosbodását. Az IVB kórélettanának behatóbb ismerete (lásd "kórélettan" fejezet) újabb farmakoterápiás célpontokat azonosított. Kiderült ugyanis, hogy primer varikozitásban például, a gyulladásos folyamatok már a kezdetek kezdetén jelen vannak és a korai fali és billentyű átépülés fontos tényezői. Ezért bármilyen gyógyszer, aminek leukocita-endotélium interakciót befolyásoló vagy egyéb szinteken megnyilvánuló gyulladáscsökkentő hatása van, potenciálisan a betegség progresszióját befolyásoló hatással is rendelkezik. Ezek tükrében a jövőben a venoaktív szerek indikációs területe is megváltozhat és találóbban nevezhetnénk őket vénás antiflogisztikumoknak. Már ma olyan venoaktív gyógyszerekről vagy flebotrópikumokról beszélhetünk, melyeknek pozitív hatásai döntően endotéliális, hisztokémiai, mikrocirkulációs és reológiai szinten demonstrálhatók. Az alábbi kóros folyamatokat befolyásolják:
- csökkent vénás tónus
- hemokoncentráció
- csökkent veno-arteriális reflex
- vazomotoros bántalmak
- fokozott kapilláris permeabilitás
- ödéma
- perikapilláris fibrin köpeny
- csökkent fibrinolízis
- leukocita, endotélium aktiváció, adézió
- szabadgyök képződés, lizozomális enzim aktivitás
- kapilláris mikrotrombózisok
- eritrocita aggregáció, deformabilitás
- kapilláris sztázis
- csökkent limfás drenázs
A venoaktív gyógyszerek természetes növényi kivonatok, szemi-szintetikus vagy szintetikus vegyületek lehetnek, gyakran két, vagy több aktív anyagot kombinálva a hatékonyság javítása végett. Legtöbbjük az ún. flavonoid családba tartozik, amelyek növényi polifenolokat tartalmaznak flavon kémiai szerkezettel. 1955-től bioflavonoidoknak nevezik ezt a csoportot, amibe 600-800 vegyület tartozik. Ezeknek a szereknek a hatékonyságát a klinikai tünetekre (fájdalom, nehézségérzés, zsibogás, égés, éjszakai görcs, stb.) már régebb bizonyították III., IV., V. szintű vizsgálatokkal. Manapság azonban egyes specifikus szerek esetén rendelkezésünkre állnak sokkal alaposabban megtervezett, a tényeken alapuló orvoslás kritériumainak megfelelő I. és II. szintű vizsgálatok is: kettős vak, randomizált vizsgálatok bizonyítják a flavonoidok csoportjába tartozó mikronizált diosmin-hesperidin, a troxerutin, a rutosidák, cumarin hatékonyságát, a növényi kivonatok közül a vadgesztenyekivonatú escin, az áfonya kivonatú anthocyanosidák , a centella asiatica, a ruscus aculeatus, ginko biloba kivonatok és a szintetikus calcium dobesilat , naftazone pozitív hatásait.
A könnyebb tájékozódás végett az alábbi táblázatban összefoglaljuk a venoaktív gyógyszerek főbb osztályait:
12. táblázat: A venoaktív gyógyszerek főbb osztályai és adagolásuk
|
Csoport |
Hatóanyag |
Eredet |
Adag (mg/nap) |
Napi adagok sz. |
|
Benzopyronok - Alfa-benzopyronok -Gamma-bezopyronok (Flavonoidok) | ||||
|
Cumarin Cumarin derivátumok |
Melilotus officinalis, Asperula odorata Esculetin, Umbelliferone, Dicumarol (orális antikoagulánsok) |
90 , kombinálva troxerutinnal (540) |
3x |
|
|
Diosmin, Hesperidin |
Citrus spp. Sophora japonica |
1-2x |
||
|
Mikronizált tisztított flavonoid frakció |
1-2x |
|||
|
Rutin és rutosidák (troxerutin, hydroxyethylrutosida) |
Sophora japonica Eucalyptus spp. Fagopyrum esculentum |
1-2x |
||
|
Saponinok |
Escin |
Vadgesztenye (Aesculus hippocastanum) |
120, azután 60 |
3x |
|
Ruscus kivonat |
Ruscus aculeatus |
2-3x |
||
|
Egyéb növényi kivonatok |
Anthocyanosidák |
Áfonya (Vaccinium mytrillus) |
2x |
|
|
Proanthocyanidinek |
Szőlő mag kivonat (Vitis vinifera) Tengeri fenyő (Pinus maritima) (Pycnogenol) |
1-3x 3x |
||
|
Ginko biloba |
Páfrányfenyő (Ginko biloba) |
2x |
||
|
Szintetikus származékok |
Calcium dobesilat |
Szintetikus |
2-3x |
|
|
Benzarone |
Szintetikus |
2-3x |
||
|
Naftazone |
Szintetikus |
1x |
Tünetmentes C2 stádiumban nincs elég adat amely alátámasztaná a venotónikumok alkalmazását.
Általában nem egymagukban, hanem kompresszióval vagy sebészi-scleroterápiás beavatkozásokkal kombináljuk.
A fő indikáció az IVB által okozott tünetek (nehéz láb, viszketés, vénás fájdalmak, görcsök, zsibogás) és ödéma.
A lábszárfekély terápiájának adjuváns szerei.
Ödéma profilaxis végezhető velük hosszú utazás vagy prementsruációs szindróma előtt.
A kezelés időtartama általában 1-3-6 hónapos, ezt követő szünetekkel. Jó a kezelést a melegebb, tünetes hónapokra időzíteni. Az adagok országonként változnak, törekedni kell a prospektusokban leírt hatékony dózisok betartására. A különböző szerek kombinálása általában fölösleges, ezért kerülendő. A legtöbb készítmény perorális, egyesek helyileg is alkalmazhatók. Terhesség és szoptatás alatt általában ne használjunk venoaktív szereket, habár bizonyos készítményeket nem tartanak abszolút ellenjavalltnak a 2. és 3. trimeszterben (mikronizált hesperidin-diosmin, hydroxirutosida, ruscus kivonat benzarone, naftazone ). Mellékhatások az esetkek kb 5%-ában tapasztalhatók: szédülés, fejfájás, enyhe diszpepsziás panaszok, ritkán bőrkiütés.
Bizonyos flavonoid frakciók (diosmin-hesperidin) különleges technikával végrehajtott mikronizálása (az aktív részecskék méretét 60 mikronról 2 mikronra csökkentik) jelentősen javítja ezek biodiszponibilitását. Kétségtelen ezzel a készítménnyel kapcsolatban rendelkezünk a legtöbb tényeken alapuló, alapkutatásbeli és klinikai adatokkal, különösen a lekocita-endotélium interakcióval (antiadhéziós hatás), az ödéma és tünetek csökkentésével, az életminőség javulásával és a lábszárfekélyek gyógyulásával kapcsolatban.
A diuretikumoknak nincs mit keresniük a vénás ödéma kezelésében. Sőt, hemokoncentrációt okozva, növelik a trombózisok, mikrotrombózisok rizikóját.
Prostaglandin származékokkal (PE1 és PGI2), aspirinnel, illetve pentoxifillinnel folytak vizsgálatok a lábszárfekély kezelésében. Az eredmények ellentmondásosak és egyelőre nem meggyőzőek.
IV. Scleroterápia
Scleroterápia alatt a vénák kémiai obliterációját értjük. A tágult varixos vénák vagy telangiektáziák lumenébe fecskendezett korozív vagy ozmótikus anyag ideális esetben a vénák fibrótikus elzáródását (sclerózisát) okozza. A sclerotizáló anyag befecskendezését endotélium sérülés, gyulladás, trombózis majd fibrózis követi. A kezelt vénaszakasz ideális esetben fibrótikusan szervül. Ez a módszer lényegében a tágult vénaszakaszok nem sebészi kiiktatását célozza. A modern scleroterápia megteremtői a német Karl Linser és a francia Jean Sicard voltak. Tournay Franciaországban, Sigg Svájcban és Fegan Írországban külön iskolákat alapítottak. A további évek során a sclerotizálásra használt anyagok és technikák jelentős változáson mentek át. Helyesen diagnosztizált betegnél, gyakorlott kézben, megfelelő indikációval haszonnal alkalmazható és elfogadott módszer ma is.
A sclerotizáló anyag intravénás befecskendezését követően lokális endotéliális lézió jön létre. Az endotél sejtek lehámlanak, kollagén expozíciót és trombocita-alvadási faktor aktivációt eredményezve. Mindez az alvadási kaszkádot indítja be, létrehozva az intraluminális trombusokat. A trombus szervülése folyamán a falhoz tapad, a fibroblaszt aktivitás következtében ideális esetben a véna fibrótikusan átalakul, falai összetapadnak. (endofibrózis). E folyamat időbenisége nem teljesen ismert. Ha túl kifejezett a trombus képződés, perivaszkuláris gyulladás és szekunder rekanalizáció jön létre. Ugyanakkor a trombus angiogenézist stimulál és neotelangiektáziákat hozhat létre. A cél tehát, hogy minél kissebb mennyiségű trombus jöjjön létre.
Az ideális sclerotizáló anyag fájdalom mentes, hatékony, mellékhatás mentes kéne legyen. Ilyen jelen pillanatban még nincs. 1966 óta nem vezettek be új sclerotizáló anyagot. Ezeket osztályozhatjuk hatásmechanizmusuk, koncentrációjuk, megjelenési formájuk és fájdalomkeltő hatásuk alapján. Lényegében lehetnek ozmotikus vagy korrozív anyagok. Egyesek közülük detergens tulajdonsággal rendelkeznek (lauromacrogol, polidocanol, natrium-tetradecyl sulfat) és habossá alakíthatók surfactans tulajdonságuk következtében. Az így kialakuló mikro-buborékok felületükön nagyobb koncentrációban tartalmazzák a sclerotizáló anyagot. A hab jobban kiüríti a vénákat és hosszabb ideig stagnál a vénában. Így jóval erősebb hatás érhető el kisebb mennyiséggel és alacsonyabb koncentrációval, kevesebb mellékhatással. A habot a folyadékból a beadás előtt különböző technikákkal preparálják.
Detergensek
natrium morrhuate 0,25-5%
ethanolamin oleate 2-5%
natrium tetradecyl sulfate 0,1-3%
polidocanol 0,25-4%
lauromacrogol 0,25-3%
Ozmótikus
hipertóniás sóoldat 20%-os NaCl
40%-os Na salicilát
66%-os hipertóniás dextróz
5%-os sacharóz
1%-os fenol
Kémiai korrozívok
4%-8%-os iodin
Króm és glicerin keveréke
Az enyhébb, kevésbé koncentrált készítményeket (krómozott glicerin, 0,25-1%-os polidocanol, 20%-os NaCl, 0,25-0,5%-os Na tetradecyl sulfat, 66%-os glucóz, stb.) a telangiektáziák és retikuláris vénák kezelésére alkalmasak. A legerősebbeket (4-8%-os iodin, 1-3%-os Na tetradecyl sulfat, 2-4% polidocanol) a nagyobb varixos ágak, sőt a saphena törzsek kezelésére is használják.
A scleroterápia elkezdése előtt az anamnézis és klinikai vizsgálat mellett legkevesebb CW Doppler, de ha csak lehet duplex vizsgálat elvégzése indokolt. Ez a legpontosabb módszere a pontos anatómiai (A), etiológiai (E) és funkcionális (P) diagnosztikának. Érdekel a legproximálisabb reflux pont, a varixokat vagy telangiektáziákat "tápláló" elégtelen perforánsok jelenléte, a varikozitás típusa, a mélyvénák állapota a sapheno-poplitea junkció, stb (lásd "diagnosztika" fejezet). A helyes diagnózis növeli a terápiás sikert és csökkenti a recidívák gyakoriságát.
Mint minden manuális technikát, ezt is meg kell tanulni és sok időn keresztül gyakorolni. A feladat, hogy a sclerotizáló szerből megfelelő mennyiségű (minden szer prospektusában elolvasható) és töménységű oldat a kiválasztott érszakaszba bekerüljön. A klasszikusan alkalmazott módszerek az említett 3 iskolában fejlődtek ki Európában. Ezek az injekciózás technikájában, a terápia sorrendjében (fentről lefele haladva, vagy fordítva), a beteg testhelyzete szerint (punkció fekvő vagy álló helyzetben), valamint a kompresszió időtartamában különböznek egymástól.
Tournay iskolája : a beteg fekvő helyzetben van, az első injekciót a legproximálisabb reflux ponton adagolják, majd egyre disztálisabban haladva a telangiektáziákat hagyják utoljára. A terápia befejeztével rövid ideig alkalmaznak kompressziót.
Sigg módszere: a véna punkciót álló betegen végzik, fecskendő nélküli tűvel. Miután a vér távozik a tűn, a beteg lefekszik, a fecskendőt a tűhöz csatlakoztatják a lábat megemelik és beadják a sclerotizáló anyagot. Az injekciózást disztál-proximál irányban végzik, fokozatosan elérve a reflux legproximálisabb pontját. Hosszabb ideig tartó erősebb kompressziót alkalmaznak ezután. A punkció tűhöz csatolt fecskendővel is történhet. A tű hegyének lúmenbe érését annak enyhe megszívására megjelenő vér jelzi. A tű helyére vattát helyeznek, majd rugalmas pólyával komprimálják a végtagrészt.
Fegan technikája: először a perforánsokat kezelik, majd disztál-proximál irányba haladnak, a végén erős kompresszióval.
A telangiektáziák kezelése előtt, fontos, hogy az őket tápláló retikuláris vénákat kezeljük először.
"Air block": a hatóanyag helyben maradását segíti, ha a befecskendezés előtt 1-2 ml levegőt adunk be, ami kis buborékok formájában habot képez a lumenben és nehezíti a vér továbbjutását, maga előtt tolva a véroszlopot
Ultrahang vezérelte scleroterápia (echoscleroterápia): ultrahang kontroll melletti vénapunkciót és injektálást jelent és elsősorban a saphena törzs, nagyobb saphena ágak, valamint az elégtelen perforánsok kezelésére alkalmas. Az ultrahang ellenőrzés lehetővé teszi az extravazáció, a véna spazmus észlelését, valamint az eredmények felmérését. Bizonyos iskolák először az inkompetens junkciót sebészileg lekötik, majd a törzs scleroterápiájával folytatják.
Hab-scleroterápia: ultrahang kontroll mellett sikerrel alkalmazzák a saphena törzs kezelésében. Hasonlóan hatékonynak tűnik a telangiektáziák terápiájában. Néhány évre szükség lesz hatékonyságának a letesztelésére.
Kompresszió: a kompresszió általában klasszikus részét képezi a kezelésnek. Célja a trombus kialakulásának a megakadályozása, a perivaszkuláris gyulladás és pigmentáció csökkentése, a fibrózis elősegítése. Alkalmazhatók különböző megnyúlású fáslik (inkább nagyobb megynyúlásúak, melyeknek van nyugalmi nyomásuk is) illetve elasztikus harisnyák. A scleroterápiát követő kompressziós terápiával foglalkozó tanulmányok eredményei annyira ellentmondásosak, hogy nem sikerült konszenzust kialakítani ebben a kérdésben. Úgy tűnik, hogy a 0,5 mm-nél nagyobb vénák esetén a kompressziónak jótékony hatása van. Saját praxisunkban a scleroterápia után azonnal felhelyezett elasztikus pólyát 1 hétig éjjel-nappal viseli a beteg, majd ezt követően 2-3 hétig nappal viselendő elasztikus harisnyára (I kompressziós osztály) váltja fel. A beavatkozás után egy órás gyaloglást javasolunk. A beavatkozás után 4 hétig nem ajánlatos napozni. Nem igényel betegszabadságot. A napi aktivitás elvégezhető. Heti kontrollal követendő. A kontrollok során észlelt alvadékot kis szúrások mentén kompresszióval eltávolítjuk.
Hét prospektív randomizált vizsgálat és egy retrospektív tanulmány alapján egyértelműnek tűnik, hogy a saphena magna törzsvarikozitás kezelésében hatékonyabb a sebészi extirpáció mint a scleroterápia. Igaz, hogy az ultrahang vezérelte hab-scleroterápia ezekben nem szerepel. A scleroterápia javallatait több konszenzus dokumentum is megfogalmazta 1994-1996 között. Ezek alapján a scleroterápia indikációi az alábbiak:
telangiektáziák (a választandó kezelés)
kis átmérőjű (1-3 mm) retikuláris vénák
sebészet utáni reziduális varix ágak
sebészet utáni rekurráló varix ágak (ha 4 mm-nél kisebb perforáns ágakból származnak)
a sebészileg nem megoldható vénás malformációk varixai (pl. Klippel Trenaunay szindrómában)
vérző varix léziók ellátása sürgősségben
4 mm-nél kisebb elégtelen perforánsok esetében (nincs teljes konszenzus)
Lábszárfekélyek körüli varixok kezelése
A lista nem végleges, egy sor kérdés körül nincs konszenzus (perforánsok, saphena parva törzsvarix, stb.) és az indikációs terület az egyéni tapasztalattól és a különböző iskoláktól függően változik. Sok helyen a scleroterápiát sikerrel kombinálják a sebészi megoldásokkal.
Az ellenjavallatok ritkák, és az alábbiakban foglalhatók össze:
Túlérzékenység a használt anyagra. Ajánlatos kis mennyiséggel kezdeni.
Ismert, vagy gyanított trombofília
Mélyvénás trombózis heveny fázisa, poszt-trombózis (relatív)
Terhesség, szoptatás
Helyi vagy szisztémás fertőzések
Ágyhoz kötött páciens
Nem beállított hipertónia
Kritikus végtagi ischaemia
Alsó végtagi nem reduktibilis ödéma
Súlyos általános bántalom
A leggyakoribb hiba a nem megfelelően indikált scleroterápia fel nem fedezett proximális reflux esetén, melynek leggyakoribb oka az előzetesen el nem végzett duplex vizsgálat. Ilyen esetben a recidíva elkerülhetetlen.
Ájulás, vagy ájulás szerű rosszullét a kezelés alatt (főleg fiatal nőknél).
Hematómák, suffúziók az injekció helyén: gyakoriak, spontán megoldódnak. Néha helyükön pigmentáció alakul ki.
Pigmentáció a kezelés helyén: az esetek kb 10%-nál, de 1-2 éven belül kifakul és 1%-uk marad meg. Hajlamosít rá a gyulladás és nagy trombus, az anyag nagyobb koncentrációja és mennyisége, a proximális reflux perszisztálása. A trombus mikropunkciója jelentősen csökkenti a pigmentáció kisalakulásának esélyét.
Flebitisz, koagulum: enyhe esetekben a scleroterápia szokványos kísérőjelensége. Súlyos esetekben incizióval eltávolítható.
Hálózatos-foltos neotelangiektáziák ("matting") létrejötte (0,5%): a regionális vénás nyomás emelkedésével, agyulladással és a trombus nagyságával arányos neoangiogenézis eredménye lehet. Rizikójuk csökken, ha a proximális refluxot kiiktattuk, ha kisebb területen kisebb mennyiségű, alacsonyabb koncentrációjú anyagot használunk.
Bőr nekrózis, ulceráció (0,2%): perivasculáris, intraarteriális vagy intraarterioláris injekció következménye. Néha artrio-venózus söntök jelenléte magyarázza. Az intraartériás injekciót követő nekrózis, gangréna, amputáció ritka, de rettegett szövődmény. Az ultrahang diagnosztika és kontroll bevezetése óta előfordulása elenyésző (kevesebb mint 0,1%)
Allergiás reakciók (0,2%): habár ritkák a súlyos allergiás reakciók (szisztémás tünetekkel), az újraélesztésre alkalmas eszközök mindig kéznél kell legyenek. Nem összetévesztendő a lokalizált urtikáriás reakcióval.
Amaurosis fugax (0,5%): főleg hab-scleroterápia esetén észlelték, átmeneti jelleggel (2 óránál kevesebb). Jóindulatú, tranzitórikus jellegű. Oka nem tisztázott. Megismétlődhet ugyanazon anyag alkalmazása esetén.
Felületes tromboflebitisz (0,01%): a kezelés 2-3 hetében jelentkezhet
Mélyvénás trombózis: ritka, de pontos előfordulása nem ismeretes. Gyakrabban fordulhat elő a saphena törzsvarix illetve a perforánsok kezelése kapcsán, feltehetőleg trombofíliás egyéneknél. A helyesen alkalmazott kompressziós kezelés csökkenti a rizikóját.
A telangiektáziák és retikuláris vénák esetén az eredmények jók. Az esetek több mint 70%-ban az első üléssel a kívánt tágulatok eltüntethetők. A nagyobb varixok és saphena törzsek obliterációja kb 80%-os az első ülés alkalmával. A hosszú távú eredmények azonban nem ilyen jók. A vena saphena magna 4-6 hónappal a scleroterápia után 14-33%-ban kinyílt, 17-35%-ban 1 év után, 33-80%-ban 2 év után. A saphena parva varikozitás esetén hasonló rekanalizációs rátát találtak. Egy hónaptól egy évig terjedő időszakban ezekben az esetekben ismételni kellett a scleroterápiát. Az ismétlések után azonban a rekanalizáció jóval kisebb mértékű volt.
Következtetésképpen elmondhatjuk, hogy a scleroterápia elsődelegesen a telangiektáziák és tápláló vénáik kezelésére alkalmas. Alternatívája a flebektómiának (lásd sebészet) a saphena ágvarikozitásban. A nemrég bevezetett ultrahang vezérelt hab-szkleroterápia egy reális alternatívája lehet a saphena parva törzsvarix sebészi kezelésének, főleg idősebb egyéneknél.
V. Lézerek, fénykezelés, elektro-termokoaguláció, kozmetikai vonatkozások
A lézer egy monokromatikus, egyirányú, koherens fénysugár, igen keskeny hullámhossz tartománnyal. Ezen tulajdonságai folytán relatíve pontosan lehet irányítani és bizonyos területekre lokalizáltan alkalmazni. A flebológiában az általuk fejlesztett hő érromboló (fototermolízis) és alvadást indukáló (fotokoaguláció) hatását alkalmazzák. A vasculáris lézerek fő célpontja a hemoglobin festék, de "parazita" színcélpontként gyakran a melanint is észlelik, ezért nem ritka a depigmentáció-diszkrómia a kezelés helyén. A sugárzás típusától függően a beavatkozás után a bőrt hűteni kell a hegesedések elkerülése végett. A kibocsátott hullámhossztól függően különböző lézer készülékek léteznek (Krypton, Argon, Nd-YAG, dye), egyesek állítható hullámhosszúak. A bőr típusától, a kezelni kívánt ér kaliberétől és mélységétől függően választják a különböző paramétereket: a hullámhosszat, a sugár-nyaláb szélességét, energiáját, időtartamát, kibocsátási frekvenciáját, a bőr hűtését, stb. Ezeknek elsajátítása időt és tapasztalatot igényel, nem elegendő a gép prospektusának egyszerű átolvasása.
Léteznek nem lézer természetű, nagy energiájú vakuval (flash) indukált, speciális hullámhosszú fénykezelések, lámpák is. Ezek tehát nem lézerek.
Finom tű-elektrokoagulációval a vékony vénák eltüntethetők de gyakran marad a bőrön pontszerű hegesedés. Használata nem javasolt.
A lézer és egyéb fénykezelések csak akkor kezdhetők el, ha megfelelő flebológiai felmérést követően a háttérben található felületes vagy mélyvénás elégtelenség, a tápláló vénák jelenléte kizárt vagy előzetesen megoldottak. Ajánlatos először a scleroterápiával kezdeni. Ennek elégtelensége esetén, neotelangiektáziák vagy izolált telangiektáziák, progresszív eszenciális teleangiektáziák és retikuláris vénák kezelési alternatíváját képezheti a lézer terápia.
A populáció lézer kezelés iránti igénye folyamatosan nő, részben a "lézer", mint divat jelenség és a reklámkampányok következtében, részben pedig a scleroterápia hiánya, nem megfelelő technikája vagy elégtelensége miatt. Nem elhanyagolható a "tűtől" való félelem sem.
A flebológiával foglalkozó szakembernek és a pácienseknek is tudni kell azonban, hogy a lézer és fényterápia igen költséges, gyakran elégtelen eredménnyel jár és gyakoriak a mellékhatások. Ezek közé tartoznak az átmeneti vagy végleges hipo-, hiperpigmentációk, hegesedések esetleg nekrózisok. A szakirodalomban közölt tanulmányok gyakran nem felelnek meg a tudományos követelményeknek, úgyhogy a hosszú távú eredmények és rekkurenciák aránya nem ismeretesek. Gyakran a nem megfelelő flebológiai szemlélet hiánya és döntően a kozmetikai szempontok előtérbe helyezése az oka a kezelés sikertelenségének. Jól kiválasztva az eseteket a telangiektáziák kb. 8%-a alkalmas a lézerterápiára. Kombinálni lehet a scleroterápiával.
A vasculáris lézerek sikerrel alkalmazhatók a rosacea és az angiómák kezelésében. Ezek a jó eredmények azonban nem extrapolálhatók a telangiektáziákra, hiszen ezek mélyebben helyezkednek el, más a hemodinamikai hátterük és a nagyobb gravitacionális terhelésnek kitett alsó végtagokon találhatóak. Az egyes egyének reakciója a kezelésre nem kiszámítható, igen változó.
A szakképzett flebológus egyelőre fenntartással kell viszonyuljon az említett módszerekhez, mindaddig míg hatékonyságuk tudományos módszerekkel nem bizonyítható.
Az új endovaszkuláris sebészeti lézer technikákról, melyeket a saphena vénák kezelésére használnak, a következő fejezetben szólunk.
VI. Sebészet
A sebészeti módszerek felölelik mindazon beavatkozásokat, melyek során sebészileg kezelnek egy vénás bántalmat. A sebészetnek jól definiált és fontos helye van a flebológiában. Az újabb, egyre kevésbé invazív és endoluminális technikák fokozatosan teret nyernek és megtalálják indikációs területeiket. Bármilyen sebészi beavatkozás előtt részletes anamnézis, klinikai vizsgálat és duplex ultrahangos véna-térképezés kell történjék. Ha ezek az információk nem elegendőek, egyéb képalkotó eljárásokat hívhatunk segítségül (MR, CT, flebográfia). A lényeg az, hogy a műtétnek nekifogó sebész tisztában legyen a beteg klinikai, etilológiai, anatómiai és hemodinamikai jellemzőivel (CEAP stádium), általános állapotával és társbetegségeivel. Így a műtét sikere nagyobb lesz, a rekkurenciák ritkulnak. Tájainkon ezek a követelmények a sebész és belgyógyász angiológus szoros közreműködésével valósulnak meg.
A sebészeti beavatkozások célja a tünetek enyhítése, a komplikációk megelőzése vagy kezelése és a beteg életminőségének a javítása. A sebészeti módszerek jó része a felületes rendszert célozza és az előrehaladott primer varikozitás kezelésének alapvető módozata. A mélyvénás rekonstruktív vagy reparációs sebészet jóval ritkábban és csak bizonyos centrumokban alkalmazott. Az endovasculáris technikákat egyre szélesebb körben használják úgy a felületes, mint a mélyvénás rendszer kezelésére.
A felületes vénasebészetnek kettős gyakorlati célkitűzése van:
- a mélyvénás rendszer felől a felületes vénák irányába zajló reflux megszüntetése a legproximálisabb reflux pont(ok) ("leakage", "escape" points) kiiktatásával. Ezek a reflux pontok leggyakrabban a sapheno-femorális és sapheno-poplitea junkciók terminális billentyűi, vagy a lábszár perforánsai. Izompumpa működés alkalmával a mélyvénák nyomása meghaladja a felületes rendszerét, így a vér ezeken a pontokon a mélyből a felszín fele, illetve a proximális szakaszokból a disztálisak irányába áramlik vissza. Létrejön az ún. "privát" keringése a végtagnak (lásd "kórélettan" fejezet), amelynek megszüntetése a célpont. Tudni kell azonban, hogy a kitágult, felületes vénák (különösen a saphena törzsek) eltávolítása, önmagában gyakran elegendő bizonyos reflux-pontok eltüntetésére, különösen igaz ez a lábszár perforánsokra ("reentry" perforánsok, lásd "kórélettan" fejezet). Duplex vizsgálatok bizonyították, hogy varix műtét után, ezek 80%-a nem detektálható, anélkül, hogy sebészileg eltávolították volna őket.
- a kitágult, felületes vénák eltávolítása, amelyek billentyűje gyakran elégtelen. Szintén duplex vizsgálatok bizonyították, hogy létezhetnek varixos ágak proximális reflux pont nélkül is (lásd a varixok kórélettanát, a varixok etiológiájának "fali" teóriáját) azt támasztva alá, hogy a varixok etiopatogenézisében először a falak kóros tágulata következik be, csak azt követik a hemodinamikai elváltozások.
Az elmondottak érthetővé teszik miért annyira fontos a műtét előtti duplex vizsgálat. A továbbiakban a teljesség igénye nélkül megemlítjük a gyakrabban használatos műtéti technikákat.
Műtéti technikák
A felületes vénás rendszer sebészi technikái az alábbi három nagy csoportba oszthatóak:
- Ablatív sebészet
- "Konzervatív" sebészet
- Endovaszkuláris obliteráció
1. Ablatív sebészet
Magába foglalja a sapheno-femorális és sapheno poplitea junkciók megyszüntetését ("crossectómia"), a perforáns ligaturát, a saphena "strippinget", illetve a flebektómiát.
a/ Saphena junkciók crossectómiája (58. ábra, melléklet)
A saphena magna vagy parva mélyvénához közeli terminális részének ligatúrája, eltávolítása (crossectomia) és a konfluens összes ágának lekötése akkor javasolt, ha a duplex vizsgálat elégtelenséget mutat a terminális vagy preterminális billentyűk szintjén. Ez a módszer elvégezhető izoláltan (helyi érzéstelenítésben, főleg időseknél ahol más szervi bántalmak is társulnak), de általában társítják a saphena törzs strippingjével, és/vagy flebektómiával. A műtét előtti duplex vizsgálat lehetővé teszi az esetleges tágult saphena parva junkció lokalizálását és könnyű sebészi megszüntetését. (59. ábra, melléklet) Régebb ez csak "vakon", vagy előzetes flebográfia elvégzésével volt megvalósítható.
b/ Perforáns ligatúra
Az elégtelen, 3-4 mm-nél nagyobb perforánsok subfasciális ligtúrája megfontolandó, főleg előrehaladott bőrelváltozások esetén (C4-C5-C6). Erre ma legalkalmasabb az endoszkópos technika (SEPS: subfascial endoscopic perforator surgery), mivel minimál invazív és a behatolás távol történik a bőrelváltozástól (0-10%-os ulcus recidivával 5 év után). A klasszikus supra- vagy subfasciális technikák (Linton, Cockett, Felder, De Palma) több bőrszövődménnyel és gyakoribb ulcus recidivával (9-17%-os 5-10 év után) járnak. Figyelembe kell venni azt az említett tényt is, hogy a reentry perforánsok jó része visszafejlődik a varix műtétek után. Poszt-trombózisban azonban, mivel nem szűnik meg a mélyvénás reflux, a recidíva igen gyakori. Segíthet azonban a súlyos bőrszövődmények aktuális kezelésében. Ha azonban a primer varixok proximális reflux pontja a comb valamelyik elégtelen perforánsa, azt kötelezően le kell kötni, vagy el kell távolítani a műtét során.
c/ Saphena stripping
Az endoluminális stripping a leggyakrabban alkalmazott módszer, melynek során a lúmenbe alulról felfele bevezetett flexibilis vagy rigid eszközzel a vénát rögzítés után kihúzva eltávolítják. (60. ábra, melléklet) Ritkábban végzik exoluminálisan vagy cryo módszerrel. Sok technika létezik, melyeknek taglalása meghaladja a könyv kereteit. A stripping segítségével eltávolítják a saphena magna törzs elégtelen szakaszait illetve a saphena parva törzset. Az előzetes duplex lelet alapján a saphena magna esetében javasolhatunk hosszú (a junkciótól a belbokáig-ritkán), közepes (a junkciótól a lábszár középső harmadáig), rövid (a junkciótól a lábszár felső harmadáig), vagy ultrarövid (a junkciótól a comb alsó-középső harmadáig) strippingről. A strippinget gyakran kombinálják flebektómiával és crossectómiával.
d/ Flebektómia
A Müller féle flebektómia kis metszésekkel (1-3 mm) és egy horgolótű-szerű műszer segítségével távolítja el a felületes rendszer elégtelen ágait. Alkalmazható önmagában ágvarikozitás esetén (döntően tüneti beavatkozás és elvégezhető ambulánsan is), vagy kombinálható az előbb említett módszerekkel. Ismételten hangsúlyozzuk, hogy előzetes duplex vizsgálat elengedhetetlen. Varikoflebitisz és felületes tromboflebitisz kezelésében is sikerrel alkalmazható. A metszést követően a véralvadékot eltávolítják, majd a horoggal a vénát kihúzzák.
2. "Konzervatív" hemodinamikai sebészet
Általában arra kell törekedni, hogy ép vénaszakszt ne távolítsunk el. A konzervatív módszereknek az alapelve az, hogy különböző sebészi beavatkozásokkal korrigálják a saphena rendszerek hemodinamikai állapotát. Ezt különböző utakon valósíthatják meg:
a kóros ostiális reflux kiiktatása a mélyvéna és felületes rendszer között
o a saphena junkciók ligaturája, elmetszése, eltávolítása
o a saphena terminális részének varattal vagy protézissel történő külső leszorítása, vagy más néven a terminális billentyű "külső" valvuloplasztikája. Ilyenkor az előzetes duplex vizsgálat mobilis, nem túl vastag, deformált billentyűket kell mutasson, amelyek egymáshoz közelítve kompetensekké válnak.
a kóros perforáns reflux kiiktatása perforáns ligatúrával
a safeno-femorális junkció lekötése után a reflux reorientációt kísérlik meg oly módon, hogy a saphena törzset a feltételezett reentry perforáns alatt kötik el, illetve kiiktatják az elégtelen ág varixokat. Ily módon, ha a műtét sikeres a proximális reflux a reentry perforánson keresztül visszaáramlik a mélyvénákba. Feltétel, hogy a feltételezett reentry perforáns a saphena törzset kösse össze a mélyvénával. (Conservatice Hémodynamique de l'Insuffisance Veineuse in Ambulatoire-CHIVA 1 módszer). Ha a saphena törzsön vannak ép billentyűk, vagy a reentry perforáns valamelyik elégtelen saphena ágon van, akkor első lépésben csak a varixos ágakat távolítják el flebektómiával (CHIVA 2 módszer). Ilyenkor a saphena törzs áramlása normálissá válhat. Ha a törzs is elégtelenné válik, áttérnek a CHIVA 1 módszerre
a varikózus ágak flebektómiával történő eltávolítása
Valamennyi esetben a saphena törzs a helyén marad. Ezeknek a kezeléseknek előnye, hogy helyi érzéstelenítésben is elvégezhetők, kisebb a műtéti megterhelés, idősebb korban is alkalmazhatók és elméletileg konzerválja a saphena törzs épebb szakaszait egy esetleges coronaria by-pass műtétre.
3. Endovaszkuláris technikák, obliteráció
A saphena törzsek elzárására intraluminálisan alkalmazott kémiai vagy fizikai módszerekkel valósítható meg. Ezeket összességükben endovaszkuláris obliteratív eljárásoknak nevezik. A kémiai obliteráció ultrahang vezérelte hab scleroterápiával érhető el. A fizikai módszerek rádiófrekvenciás technikák illetve endovénás lézer utján létrejött hő útján hatnak. A hő hatására a kollagén rostok összehúzódnak, az endotél denudálódik, a vénafal megvastagszik, fibrotizálódik majd elzáródik. Ezek az eljárások kombinálhatók flebektómiával illetve perforáns ligatúrával. Úgy tűnik a lézer tartósabb eredményt biztosít, az elzáródott véna ritkábban rekanalizálódik, mint rádiófrekvenciás obliteráció esetén. Valamennyi módszer ultrahang ellenőrzés mellett, helyi vagy loko-regionális érzéstelenítésben zajlik. Szakavatott kézben az eredmények biztatóak. Valószínű a nem is olyan távoli jövőben a lézer technika fokozatosan kiszorítja a strippinget. Fontos hangsúlyozni azonban, hogy a laikus paciensek által oly gyakran igényelt lézer sebészet tájainkon még nem elterjedt. A betegek gyakran minden endoszkópos beavatkozást "lézernek" titulálnak, lényeges őket helyesen informálni. Ha erre szakosodott központban kívánják kezeltetni magukat, jó, ha a tények ismeretében fordítanak energiát és költséget az említett kezelésekre. Minden esetben alapvető a beavatkozás előtti és alatti duplex kontroll. Ha egy központban ezt nem teszik meg, az eleve felkeltheti a gyanút a nem megfelelő képzettség irányába.
4. Vénás malformációk sebészi kezelése
A vénás malformációk sebészi kezelése komplex feladat, a területen jártas szakemberek által megvalósítható. A preoperatív diagnosztikai eljárások között szerepel a Rtg flevétel, duplex, CT vagy MRI és flebográfia (ascendáló, descendáló, direkt). Az arteriográfiát nem kell elvégezni. Ezek ismeretében felfedhető a malformáció viszonya a felületes és mélyvéna rendszerhez, kiterjedése, anatómiája stb. Mindezek birtokában megtervezhető a kezelés. Alkalmazható scleroterápia, mini flebektómia, valvuloplasztika, strippoing, esetleg egyéb sebészi eljárások. A scleroterápiát radioszkópiás kontroll alatt is végzik, ha az elváltozás mélyebben található. Fontos a műtét pillanatának és módozatának a kiválasztása, melyet egyénileg kell mérlegelni a malformáció lokalizációja, morfológiája, komplexitása, hemodinamikai jellegzetességei, stb. szerint. Gyakran kombinálják a scleroterápiát valamilyen sebészi eljárással, sokszor ismételt ülésekben.
Javallatok
A primer varikozitás műtéti javallatairól a terápiás fejezet bevezető részében szóltunk. Általánosan elmondható, hogy a tünetes és szövődményes formákban a sebészi megoldás a javasolt. Ide tartoznak a kiterjedt saphena varikotrombózisok is, ha csak nem merül fel a beömlés közvetlen közelében található trombus mobilizáció. A crossectomia és stripping elvégzése biztonsági okokból is javasolt. Ha a trombus belóg a junkcióba a beteget antikoagulálni kell. Terhességben is elvégezhető ilyenkor lokál anesztéziában a saphena szájadékának a lekötése. Az előrehaladott stádiumokban (C4, C5-C6) a sebészeti kezelés előtt jó ha a kompresszió, a seb-ellátás kezdeti fázisa, a manuális veno-limfás drenázs elkezdődött és a végtagot valamelyest egyensúlyba hozzuk konzervatív módszerekkel. Ezután következhet a sebészi hemodinamikai korrekció. Nem kell megvárni a lábszárfekély teljes gyógyulását. A fossa poplitea elégtelen perforáns vénáit sebészileg vagy scleroterápiával meg kell oldani. Ha a betegnek kardio-vaszkuláris rizikótényezői vannak, igyekezzünk az ép vena saphena magna minél nagyobb szakaszának a megőrzésére. Társuló obliteratív arteriopátia esetén egyénenként kell mérlegelnünk az artériás vagy vénás bántalom túlsúlyát, a klinikai stádiumokat, stb. Ezek figyelembe vételével javasolhatunk esetleg konzervatív műtéti megoldásokat a varikozitásra. Társuló limfödéma esetében el kell döntenünk, hogy az a KVE következménye ("dinamikus" elégtelenség) vagy primer "mechanikus" limfás elégtelenséggel van dolgunk. Mindkét esetben a manuális limfás drenázs (speciális limfás masszázs) segít az egyensúlyi állapot elérésében. Ezt követően megítélhető a vénás bántalom súlyossága és műtéti indikációja. A lipödémát nem a varixok okozzák (lásd 1. fejezet). Varix műtét előtt ezt mindig figyelembe kell venni és a beteget fel kell világosítani. Egy sor alsó végtagi fájdalmat nem a varixok okoznak. Ezért műtét előtt el kell döntenünk milyen mértékben segít a beavatkozás a beteg panaszain. A varix rekkurenciákkal a "definíciók" és a "diagnosztika" fejezetekben foglalkozunk. A rekkurencia típusától függően scleroterápia vagy sebészi reintervenció javasolt. A vena saphena parva izolált crossectómiája csak akkor javasolt, ha nincs törzs reflux disztálisan. Egyébként a PIN technikával végrehajtott felső 2/3 parva stripping javasolt.
Ellenjavallatok
Szintén érintettük a bevezető fejezetben. A varix-műtétek a kis műtétek kategóriájába tartoznak. Súlyos általános betegségek, súlyos szívbántalom, rosszul kontrolált metabolikus betegségek (pl. diabetes mellitus), nem kezelt fertőzések, súlyos oszteo-artikuláris vagy neurológiai bántalmak ellenjavallják a sebészeti beavatkozást.
Érzéstelenítés, hospitalizáció
Általában rövid hospitalizációt igénylő beavatkozás (egy napos-"one day surgery": a beteget műtét után megfigyelik néhány óráig, de nem marad tovább 24 óránál), van amikor ambulánsan végzik ("walk-in"). Az érzéstelenítés lehet általános, gerinc, regionális vagy helyi az orvos tapasztalatától a beteg állapotától és kívánalmaitól függően. Az egy napos beavatkozásokat a komorbiditást, a potenciális komplikációkat, az intenzív terápiás igényeket és egyéb kritériumokat figyelembe véve amerikai és európai normatívák szabályozzák.
Műtét utáni gondozás
Enyhe fájdalomcsillapítók, esetleg nem szteroid gyulladás csökkentők adhatók. A trombózis rizikóval rendelkezőknél kis molekula súlyú heparint adagolunk profilaktikus célból néhány napig. A műtét napján kompressziós elasztikus fásli vagy harisnya helyezendő fel, amelyet bőr tünetek hiányában 1-4 hétig kell viselni napközben. Ha bőrtünetek vannak ezek viselete hosszú távon javasolt lehet. A műtét napján már fel kell állni és gyalogolni. A hosszabb stripping után a konvaleszcencia kb. 2 hét. A műtétet követően 1-2 hónappal javasolt a beteg duplex kontroll vizsgálata, majd az eredmény függvényében periodikus ellenőrzése. A varikozitás krónikus bántalom, amelyet nem valószínű, hogy egyetlen intervenció meggyógyít. Jobb, ha idejében felfedjük a rekkurenciákat, vagy újabb varixok megjelenését, amelyet minimál invazív módszerekkel megszüntethetünk.
Műtéti komplikációk
Általában ritkák, a súlyos komplikációk nem haladják meg a 0,04%-ot
Perioperativ komplikációk, ritkák: a fő artériák, vénák illetve idegek léziója, az anesztézia általános komplikációi.
Posztoperatív szövődmények
o Hematóma: kötelező a saphenectomia után, nyom nélkül felszívódik. A kompressziós kezelésnek, esetleg hidegnek lokális fájdalomcsillapító hatása van.
o Helyi fertőzések
o Korai (limforágia) és késői (limfödéma) limfás komplikációk
o Felületes érzőideg lézió: az esetek kb 20%-ban panaszkodnak a betegek átmentei érzéskiesésről a bőr valamelyik lokalizált zónájában, de ezek a panaszok néhány héten esetleg hónapon belül elmúlnak. Nagyon ritkán véglegesek.
o Bőr égések: endovaszkuláris beavatkozások kapcsán
o Trombembóliás szövődmények: előfordulásuk egy kisebb prospektív vizsgálatban 0-3% között váltakozott. A korai mobilizálás, az elasztikus pólya és szükség esetén a trombózis prevenció hatékonyan megelőzi kialakulását. A legkisebb gyanú esetén is el kell végezni a duplex vizsgálatot.
o Kozmetikai szövődmények: ha a sebész betartja az előírt szabályokat a zavaró hegesedések ritkák. A stripping mentén néha neoangiogenézis folytán hálózatos rajzolat vagy pigmentáció alakulhat ki. A beteg kell tudjon erről a lehetőségről.
Eredmények, hatékonyság
Nehéz felmérni a visszérműtétek hosszú távú eredményeit, ugyanis kevés a prospektív randomizált vizsgálat és ezek metodikája sem azonos. Egyesek csak a duplex és pletismográfiás paramétereket, mások a tüneteket, jeleket követték. Az alkalmazott technikák, az etiológia, a stádiumok is különbözőek voltak. Általánosságként elmondható, hogy primer varikozitásban a crossectomiát és strippinget követően 30%-os a rekkurencia 10 év után. Ha nincs mélyvénás reflux, ezek a rekkurenciák könnyen kezelhetők kiegészítő terápiával. Ezek sikere 95% fölötti 5 év után.
A mélyvénák invazív kezelése nem rutin szerűen alkalmazott. Tapasztalt szakemberekre és jól felszerelt centrumra van szükség. A beavatkozás előtt a reflux és okklúzió pontos lokalizálására és kvantifikálására van szükség duplex, pletismográfiás esetleg bonyolultabb képalkotó eljárásokkal. A mélyvénás rendszer invazív kezelése elsősorban súlyos poszt-trombózisban javasolt, ahol a konzervatív kezelés hatástalanná vált és a beteg életminősége nagymértékben megromlott. Minimális invazív módszerek (mint vénás stentelés proximális ilio-femorális krónikus okklúzióban, vagy a felületes reflux megszüntetése) jól kiválasztott esetekben hatékonyak lehetnek. A krónikus obstrukciót vagy jelentős reziduális sztenózist flebográfiával kell kimutatni. Amikor obstrukció társul a felületes reflux-al, először az obstrukciót kell megoldani. Az ilio-femoro-cavalis stentelést sok intézetben jó eredménnyel alkalmaznak proximális okklúzió esetében. Ha a stentelés nem sikeres nyitott cross-over vagy in-line by-pass technikákkal próbálkoznak. Ha a mélyvéna reflux enyhe és a saphena reflux kifejezett, a saphena stripping kompresszióval kombinálva hatékony lehet. Egyre többen állnak ki amellett, hogy jelentős reflux esetén a poszt-trombótikus végtag szekunder varixai biztonsággal eltávolíthatók (!). Mérlegelni kell azonban, hogy a beteg hemodinamikai státusa mennyire javul egy ilyen beavatkozás után. Az endoszkópos szubfasciális perforáns ligatúra (SEPS) alkalmas lehet a fekélyek körüli egyértelműen elégtelen perforánsok kiiktatására. Súlyos mélyvénás reflux esetén a mélyvénás billentyű rekonstrukció második lépésben kísérelhető meg, ezzel egy időben oldható meg a társuló felületes és perforáns reflux. Egyébként önmagában elvégezve ez utóbbit, ha a mélyvénás reflux továbbra is fennáll, gyakori a rekkurencia. A billentyű rekonstrukció történhet direkt módszerrel, a billentyű helyreállításával (belső valvuloplasztika), vagy külső valvuloplasztikával (protézissel, vagy varrattal), ilyenkor azonban a vitorlák többé-kevésbé épek kell legyenek (döntően primer mélyvéna elégtelenségben alkalmazható). Ha a billentyűk hiányoznak, vagy károsodtak véna autotranszplantáció vagy transzpozició alkalmazható. A beavatkozások célja egy kompenzált állapot elérése és az ulcus recidivák csökkentése, semmiképp nem a teljes gyógyulás. A hosszú távú erdemények nem megítélhetőek, hiányoznak a jól megtervezett prospektív vizsgálatok.
VII. A varikotrombózis kezelése
Ennek a témának külön részt szentelünk, a bántalom gyakorisága és a kezelési eljárások körüli zűrzavar miatt. A varikotrombózis diagnózisa klinikailag is evidens. Az ultrahang diagnosztika azonban elengedhetetlen, mert csak ezzel lehet megítélni a junkciókon illetve perforánsok keresztül esetleg a mélyvénák fele terjedő trombusok jelenlétét. Kiderült ugyanis, hogy a felületes tromboflebitiszek átlagosan 25-30%-ban társulnak mélyvénás trombózissal és 5-15%-ban szövődhetnek tüdőembóliával (!). A duplex vizsgálattal ezeket az eseteket ki tudjuk szűrni. Családorvosi szinten a diagnózis felállítását követően kompressziós harisnya napközi viseletét rendeljük el és a beteget mobilizáljuk, nem fektetjük ágyba. Ez még akkor is igaz, ha a betegnek esetleg társuló mélyvénás trombózisa van. Nem szteroid gyulladás csökkentőt és venoaktív gyógyszereket írhatunk, lokálisan pedig heparint tartalmazó kenőcsöt, vagy hideg borogatást alkalmazhatunk. Nem kell antibiotikumot adni a betegnek (!). Ezt követően a beteget ultrahang vizsgálatra küldjük. Ha a trombus a sapheno-femorális vagy sapheno-poplitea junkció közelében (kisebb mint 10 cm-re), a perforánsokban vagy a mélyvénákban található azonnali antikoagulációt indítunk kis molekulasúlyú heparinnal, majd folytatjuk acenokumarinnal. Általában 3 hónapig javasoljuk, periódikus INR (alvadási paraméter: International Normalized Ratio) és duplex kontroll mellett. A rekanalizció és stabilizáció után a megfelelő varix műtétet indikáljuk. Alternatív sürgősségi sebészeti megoldásként javasolható ilyen esetben a junkció magas lekötése, amelyet saphena strippingel társítunk. Egy meta-analízis eredményei szerint a konzervatív antikoagulálás valamivel hatékonyabb volt a trombus mélyvénába való terjedésének megakadályozásában, mint a sebészi ligáció (2,2% terjedt a mélyvénába az antikoagulált csoportban, míg 3,4% a sebészi csoportban). A varikotrombózis rekkurenciája gyakori (15-20%) ezért a heveny fázis lezajlása után, vagy a heveny fázis alatt javasolt a flebektómia és stripping. Helyi érzéstelenítésben kis rámetszésekkel az akut fázisban (a kezdet kevesebb mint 5 nap) a trombus kiüríthető a vénából (trombektómia) amelyet flebektómiával vagy strippingel is kiegészíthetnek.
VIII Varix vérzések
Sebészeti sürgősségi állapot, de a beteg maga vagy a közeli személy is sokat tehet a vérzés megállításáért: a végtagot megemelve a vérző varixra helyezzük az ujjunkat. Ezután disztál-proximál irányban (vagyis a lábujjaktól kezdve) felhelyezzük a kompressziós pólyát és így szállítjuk a beteget a legközelebbi sebészeti ambulanciára.
IX. A lábszárfekélyek komplex kezelése
Lásd a terápiás fejezet elején.
|